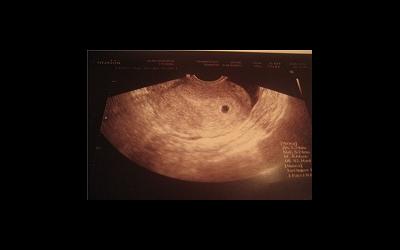
не растет плодное яйцо на ранних сроках причины
Размеры плодного яйца и аномалии в его развитии
Плодное яйцо — это зародыш вместе с зародышевыми оболочками. Период формирования плодного яйца является первым этапом развития беременности.
После слияния половых клеток яйцеклетка находится на стадии активного деления. Сначала она делится пополам, затем на четыре и так далее. Количество клеток и размер зародыша постепенно растет. Он продвигается вдоль маточной трубы в матку для закрепления там. Имплантация осуществляется примерно через семь дней после оплодотворения. До этого времени зародыш получает питательные вещества яйцеклетки, а после прикрепления — из слизистой оболочки матки. Такое питание продолжается до того момента, пока не образуется плацента.
Плацента формируется из внешних слоев плодного яйца, плотно покрытого ворсинками. Именно они в месте имплантации устраняют слизистый маточный слой и внедряются в подготовленный участок.
Величина плодного яйца в соответствии с неделями
В случае, если плодное яйцо имеет размер всего четыре миллиметра, то это свидетельствует об очень раннем сроке беременности — до шести недель. Чаще всего такие размеры плодного яйца говорит о сроке в четыре недели. На сроке пяти недель оно равно шести миллиметрам, а в пять недель и три дня — семи.
Можно с точностью сказать, что плодное яйцо растет с каждым днем на один миллиметр на сроке до 15-17 недель. Далее оно увеличивается по два с половиной миллиметра ежедневно.
Бывает, что на УЗИ беременной ставят не совсем точный срок беременности. Это часто случается, так как на первых неделях сложно установить определенную дату по размерам плодного яйца. В дальнейшем рекомендуется повторить ультразвуковое исследование, начиная с шестой или восьмой недели беременности.
Деформации плодного яйца
Маленькое плодное яйцо на раннем сроке — это еще не повод волноваться, так как обычно все приходит в норму через некоторое время. Важно изначально контролировать процесс методом УЗИ. Другое дело, когда плодное яйцо имеет неправильные очертания.
В случае, если беременная ощущает боль или появляются выделения из влагалища, то нужно незамедлительно принять меры. Прописывается постельный режим и абсолютный покой. Обязательно назначаются средства для снижения тонуса матки и гормональные препараты. Вполне возможно, что женщине придется провести в больнице весь оставшийся срок до родов.
Отслойка плодного яйца
Отслойка плодного яйца — это раннее отторжение яйца от стенки матки. Если вовремя диагностировать самопроизвольный аборт, то есть много шансов сохранить беременность.
Отслойка плодного яйца проявляется в ноющей боли внизу живота и пояснице, кровотечением или темно-красными выделениями.
При обнаружении первых признаков отслойки нужно немедленно вызвать неотложную помощь. До того, как приедут специалисты, женщине нужно лечь на спину и поднять ноги вверх, положив их на какую-либо опору (на стену, спинку дивана).
Отсутствие эмбриона в плодном яйце
На самых ранних сроках беременности эмбриона в плодном яйце еще не видно, и это является нормой. Однако начиная с пятой недели, он уже должен быть заметен на мониторе аппарата. Если не удается визуализировать эмбрион, то назначается повторное ультразвуковое исследование через две недели.
Если при повторном обследовании эмбриона и сердцебиения не наблюдается, то диагностируется анэмбриональная беременность. В этом случае проводится выскабливание.
Важно знать, что несмотря на отсутствие эмбриона при сдаче анализов беременность подтверждается. Положительный результат показывают и тесты на беременность. Дело в том, что в женском организме уже запущены все процессы, соответствующие вынашиванию ребенка и происходит выработка определенных гормонов.
Нельзя назвать точные причины данной патологии. Чаще всего ее возникновение связано с генетическими факторами. Кроме того, анэмбрионию может вызвать применение некоторых медицинских средств, запрещенных к употреблению в период беременности.
Анэмбриония не говорит о невозможности успешно зачать ребенка в будущем. Вполне возможно, что следующая беременность будет благоприятной. Однако планирование нужно начинать не ранее, чем через полгода.
Пациентке важно обеспечить не только физическую реабилитацию, но и психологическую. Потеря еще даже не сформировавшегося ребенка является тяжелым испытанием.
Многоводие
Многоводие тоже можно отнести к аномалиям развития плодного яйца. Эта патология является весьма опасной и может привести к возникновению заболеваний у плода. Чрезмерное количество жидкости может спровоцировать преждевременные роды, обвитие плода пуповиной или же стать показанием к проведению кесарева сечения.
Во время родов также возможно возникновение осложнений, например, развитие гипоксии у ребенка.
Чтобы исключить многоводие, проводится УЗИ обследование, кардиотокграфия, исследуется кровь. Если же диагноз подтверждается, то обычно назначаются различные медицинские препараты: мочегонное, витамины, средства для повышения обменных процессов.
Признаки многоводия: боль и тянущие ощущения внизу живота, быстрая утомляемость и потеря тонуса, учащенное сердцебиение, отечность рук и ног, отдышка, бульканье в животе, тошнота и рвота.
Следует немедленно обратиться в больницу при обнаружении каких-либо признаков многоводия.
Когда беременность не развивается
Поделиться:
Акушеры-гинекологи — свидетели не только безмерного человеческого счастья, но и концентрированного горя. Когда счастливая женщина смотрит с надеждой на экран УЗ-монитора, мрачнеющие лица врачей и напряженные голоса далеко не сразу проникают в ее сознание. «Ваша беременность не развивается» — страшный приговор для тех, кто уже был окрылен надеждой.
Неразвивающиеся беременности, увы, нередкое событие. В последние годы мы ставим этот диагноз все чаще и чаще. Конечно, очень хочется объяснить неудачи «плохой экологией», вредной едой, ГМО, излучением из космоса и сглазом. Но ученые, занимающиеся проблемами невынашивания, считают, что всё это ни при чем.
Каковы шансы?
В идеальном менструальном цикле максимальная вероятность наступления беременности не превышает 40 %. И бóльшая часть (60 %) оплодотворенных яйцеклеток не превращается в эмбрион. Одни яйцеклетки останавливаются в развитии на самых ранних стадиях дробления, другие не осиливают долгую дорогу в поиске матки, третьи не могут хорошо прикрепиться к эндометрию. Все эти потерянные на сверхранних сроках беременности, как правило, не замечаются и не учитываются.
Если делать тесты на беременность каждый день (как участницы клинического исследования в 1988 году 1 ), можно обнаружить, что тест может в какие-то дни становиться слабо положительным, а потом снова отрицательным. Этот феномен врачи называют «биохимическая беременность» и не относят к болезненным состояниям. Фактически, это одна из самых первых ступенек естественного отбора, который придется пройти будущему человеку, чтобы прийти в этот мир.
Когда беременность раннего срока переходит в клиническую стадию (небольшая задержка менструации и уверенно положительный тест), шансы на благополучный исход возрастают: прогрессируют 80 % беременностей, а 20 % либо заканчивается выкидышем, либо «замирают» — останавливаются в развитии. В общем, тоже нередко.
Меньше знаешь, лучше спишь?
Основной причиной современной «эпидемии» неразвиваек, по сути, является бурное прогрессирование диагностических методик. Когда я училась в институте, в подвале кафедрального роддома квакали десятки самцов лягушек, содержавшихся для диагностики беременности ранних сроков (реакция Галли – Майнини). Мочу женщины вводили в лимфатический мешок земноводных. Если пациентка была беременна, самцы раздували горловой мешок, громко солидно квакали, а в их клоаке находили сперматозоиды.
Сравните этот цирк 25-летней давности с современными возможностями: тесты на беременность с «результатом в словах», УЗИ под каждым кустом, кровь на ХГЧ с результатом в цифрах. Мы научились ставить диагноз «беременность» не просто рано — слишком рано. Задолго до того, как будущий человек сможет уверенно заявить о своей жизнеспособности.
Буквально 15–20 лет назад бóльшую часть этих проблем мы просто не замечали: задержалась менструация, заболела грудь, а потом пришла менструация и грудь болеть перестала. Бессмысленный термин «гормональный сбой» — как раз из того периода развития медицины.
Читайте также:
Тазовое предлежание плода
Правда, была и обратная сторона. Если на фоне установившейся беременности начиналось кровотечение, скорая помощь везла женщину в круглосуточный стационар, врачи ставили диагноз «аборт в ходу» и проводили выскабливание полости матки. В те времена никто не разбирался, жив ли эмбрион, можно ли еще побороться. Просто не было таких диагностических возможностей. Сейчас даже при довольно обильных кровотечениях беременность можно попытаться сохранить. Главное — подтвердить жизнеспособность эмбриона.
Почему это произошло?
Этот вопрос задает каждая женщина, потерявшая беременность. В большинстве случаев врачи не смогут дать точный ответ. Есть ряд общепризнанных факторов риска, которые могут стать последней каплей на весах судьбы:
При генетическом исследовании абортусов в 60–80 % случаев находят хромосомные аномалии у эмбрионов — это как раз тот вариант, когда оплакивать нечего. Природа пытается сохранить Homo sapiens в генетически первозданном виде: 46ХХ — девочки, 46XY — мальчики. В остальных случаях либо не заложилась какая-то жизненно важная система органов, либо не получился сам эмбрион (анэмбриония — это отличное плодное яйцо, но эмбриона в нем нет).
УЗ-признаки неблагоприятного исхода беременности 3
В сущности, основных признаков, по которым врачи определяют, что беременность замерла, всего два. Первый — у эмбриона с копчиково-теменным размером более 7 мм не определяется сердцебиение. И второй — при диаметре плодного яйца более 25 мм не определяется эмбрион.
Есть еще дополнительные признаки:
В любом случае диагноз «неразвивающаяся беременность» врачи стараются ставить очень тщательно, строго следуя критериям определения нежизнеспособности. Во всех сомнительных ситуациях рекомендуется повторное исследование в динамике через 7–10 дней.
О том, что делать, если диагноз все-таки был установлен, мы поговорим в следующей статье.
1 Wilcox AJ, Weinberg CR, O’Connor JF et al. Incidence of early loss of pregnancy // N Engl J Med. 1988; 319(4): 189. [PMID 3393170]
2 Радзинский В.Е., Димитрова В.И., Майскова И.Ю. Неразвивающаяся беременность. М.: ГЭОТАР-Медиа, 2009. 200 с.
3 Выкидыш в ранние сроки беременности: диагностика и тактика ведения. Клинические рекомендации (протокол лечения). М., 2016.
Плодное яйцо и изменение его размеров
Если врач в ходе ультразвукового исследования сообщает женщине, что в полости матки видит плодное яйцо, тогда можно поздравить эту пациентку, ведь через девять месяцев она станет мамой.
Если плодное яйцо располагается в матке – следовательно, беременность является нормальной. Специалист сразу же определяет размер плодного яйца по срокам, его форму и месторасположение. Кроме того, он обратит особенное внимание, нет ли отслойки или других патологических состояний.
Как плодное яйцо выглядит?
Плодное яйцо представляет собой круглое или овальное тело, диаметр которого составляет несколько миллиметров. В ходе первого же УЗИ измеряется размер плодного яйца (4 мм – обычно такой диаметр яйца на первом УЗИ большинства женщин). Учитывая его размер, врач может определить срок беременности. Однако в некоторых ситуациях погрешность в выявлении составляет от одной до полутора недель. Поэтому специалист, пытаясь установить срок, должен также учитывать показатель копчико-теменного размера.
Уже на третьей-восьмой неделях беременности плодное яйцо напоминает образование в форме овала или шара. С пятой-шестой недель желточный мешок, обеспечивающий питание эмбриона и выполняющий кроветворную функцию на самых ранних стадиях развития зародыша, напоминает пузырек, находящийся внутри плодного яйца. На данной стадии плодное яйцо размеры в норме имеет от полутора до двух с половиной сантиметров. Рассмотреть эмбрион можно уже в это время. Он напоминает пятимиллиметровую полоску, расположенную поблизости от желточного мешка. В это время определить, где у плода какая часть и структура, пока невозможно, однако уже регистрируется сердцебиение. В это время сердце будущего малыша бьется с частотой от 150 до 230 ударов в минуту. Уже в это время у эмбриона начинает формироваться нервная трубка.
К концу седьмой недели плод приобретает характерную форму, напоминающую букву С. В этот период времени он успел открепиться от плодного яйца. На ультразвуковом исследовании уже можно различать головку, туловище, а также крохотные зачатки ножек и ручек. Кроме того, в плодном яйце уже просматривается вполне сформированная пуповина.
Плодное яйцо неправильной формы
Форма плодного яйца в норме является овальной или округлой. Если же оно выглядит приплюснутым с боков и напоминает фасолину, это может говорить о тонусе матки. Подобное состояние должен отслеживать врач. Если пациентку не беспокоит ничего, тогда деформация не имеет угрозы состоявшейся беременности. При повышенном тонусе матки доктора принимают определенные меры (прием лекарственных медикаментов, постельный режим), чтобы убрать гипертонус, а также вернуть плодному яйцу его нормальную правильную форму. Этого добиваются, расслабив мышцы матки женщины.
Однако, если плодное яйцо обладает неправильной формой, а у пациентки наблюдаются болевые ощущения, выделения или симптомы раскрытия шейки матки, то необходимо принимать срочные меры. В подобных случаях женщина определяется в стационар на дальнейшее сохранение беременности.
Отслойка плаценты на раннем сроке беременности
Отслойка плодного яйца представляет собой начинающийся аборт. В подобном случае отмечается преждевременное отторжение от стенок матки плодного яйца. Надо отметить, что при начинающемся самопроизвольном выкидыше очень большое значение уделяется вовремя оказанной помощи, поскольку, в большинстве ситуаций, беременность возможно сохранить. Очень важно делать все правильно и быстро. Сопровождают отслойку тянущие болевые ощущения в нижней части живота, боли в области поясницы, выделениями темно-красной, а иногда и коричневой, окраски. К причинам, которые вызывают отслойку плодного яйца, относятся дисфункция яичников, всевозможные заболевания пациентки (воспалительные процессы, опухоли, инфекционные недуги), недоразвитие половых органов женщины, сильный токсикоз, сильные физические нагрузки, постоянные стрессы. Однако наиболее явной причиной отслоения плодного яйца выступает нехватка прогестерона, который обычно называют гормоном беременности.
Когда у беременной женщины отмечаются признаки отслоения плодного яйца, ей (или родственникам) необходимо в срочном порядке вызвать скорую помощь, а также позвонить гинекологу-акушеру, чтоб сообщить ему о происшедшем. Пока не приехала бригада скорой помощи, женщине необходимо лечь, а также поднять кверху ноги. Можно также их упереть о стенку или расположить на спинке дивана.
Отслоение плодного яйца опасно тем, что может спровоцировать аборт или замершую беременность. Поэтому при минимальном подозрении на отслойку, необходимо обратиться за помощью к врачу.
Пустое плодное яйцо
Следует понимать, что на очень ранних сроках в плодном яйце зародыша не видно, и это является нормой. А вот примерно с пяти недель зародыш уже должен хорошо визуализироваться. В ситуации, если эмбрион не виден, через одну-две недели назначается повторное исследование. Когда и в этот раз эмбрион и сердцебиение отсутствуют, это говорит об анэмбрионии. В данном случае пациентке необходимо сделать чистку.
Причины того, что в плодном яйце отсутствует зародыш, в большинстве случаев лежат на генетическом уровне. Кроме того, анэмбрионию может вызвать прием определенных медицинских средств, которые строго запрещены в период беременности.
Когда женщине поставили диагноз «пустое плодное яйцо», подтвержденный на повторно проведенном ультразвуковом исследовании, то шансы на успешную беременность отсутствуют в этот раз. Пациентке проводятся необходимые манипуляции, назначается лечение, она отправляется на реабилитацию. Многие пациентки нуждаются не только в физической, но и в психологической реабилитации, чтобы справиться с ощущениями и эмоциями, которые возникли в результате утраты.
Следующую беременность рекомендуют планировать хотя бы через шесть месяцев.
Не растет плодное яйцо на ранних сроках причины
К сожалению, далеко не все наступившие беременности завершаются деторождением. Репродуктивные потери при этом могут быть обусловлены различными причинами. И одной из них является неразвивающаяся или замершая беременность. Н долю этой патологии приходится до 15-20% репродуктивных потерь. В настоящее время выделяют 2 варианта замершей беременности: гибель эмбриона и анэмбриония. Важно понимать, что дифференциальная диагностика между ними не влияет на последующую лечебную тактику, но учитывается при оценке прогноза. Чаще определяется анэмбриония, причем это состояние во многих случаях не сопровождается самопроизвольным абортом и потому требует искусственного прерывания замершей беременности.
Анэмбриония – что это такое?

В настоящее время выделено достаточно много возможных причин анэмбрионии. К ним относят:
В целом причины возникновения патологии в большинстве случаев остаются не диагностированными. Обычно удается определить лишь предположительную этиологию.
Проведение генетической диагностики абортированных тканей может выявить явные аномалии наследственного материала. Но такое исследование, к сожалению, проводится в очень небольшом проценте случаев. В основном оно показано при отягощенном акушерском анамнезе у женщины, когда у нее в прошлом уже были замершие или самопроизвольно прервавшиеся на ранних сроках гестации. Но и такая диагностика не всегда бывает достаточно информативной, что связано с ограниченными возможностями современной генетики и высокой вероятностью воздействия других этиологических факторов.
Патогенез

К патогенетически важным факторам развития заболевания относят:
Важно понимать, что при анэмбрионии в организме женщины вырабатываются вещества, способствующие пролонгации беременности. Поэтому в значительной части случаев самопроизвольный аборт не происходит. У пациентки появляются и поддерживаются признаки беременности, происходит прирост ХГЧ в сыворотке крови. Поэтому базальная температура при анэмбрионии обычно не имеет характерных особенностей. А на первом раннем УЗИ подтверждается факт успешной имплантации плодного яйца в полости матки. Ведь беременность действительно наступает, но развивается она без ключевого компонента – эмбриона.
В последующем возможно отторжение аномального плодного яйца. При этом могут быть диагностированы угроза прерывания беременности (в том числе с образованием отслаивающих ретрохориальных гематом) или самопроизвольный аборт (выкидыш). Но нередко анэмбриония диагностируется лишь при плановом обследовании, в этом случае диагноз является абсолютно неожиданным и шокирующим известием. Такая беременность требует искусственного прерывания.
Как это проявляется?
Анэмбриония не имеет собственных клинических симптомов, все появляющиеся нарушения связаны обычно с угрозой прерывания такой патологической беременности. И к настораживающим признакам можно отнести наличие клинических проявлений относительной прогестероновой недостаточности, что создает предпосылки для самопроизвольного аборта. Поэтому поводом для обращения к врачу могут стать боли внизу живота и кровянистые выделения, при анэмбрионии они могут появиться практически на любом сроке в течение 1-го триместра. Но зачастую об имеющейся патологии женщина узнает лишь при проведении скринингового УЗИ на сроке 10-14 недель.
Диагностика
Как и другие формы замершей беременности, анэмбриония выявляется в первом триместре гестации. И основным диагностическим инструментом при этом является УЗИ, ведь именно это исследование позволяет визуализировать имеющиеся отклонения.

Основные эхографические признаки:
К дополнительным признакам замершей беременности относят неправильную форму плодного яйца, недостаточный прирост его диаметра в динамике, слабую выраженность децидуальной реакции, отсутствие сердцебиения на сроке гестации 7 и более недель. А признаками угрозы ее прерывания служат изменение тонуса матки и появление участков отслойки хориона с появлением субхориальных гематом.
Заподозрить анэмбрионию можно также при динамической оценке уровня ХГЧ в крови. Прирост уровня этого гормона по нижней границе нормы должен быть основанием для дальнейшего обследования женщины с проведением УЗИ. Важно понимать, что ХГЧ вырабатывается и при синдроме пустого плодного яйца. Причем его уровень при этой патологии будет практически нормальным, в отличие замершей беременности с гибелью нормально развивающегося эмбриона. Поэтому отслеживание косвенных признаков беременности и рост ХГЧ при анэмбрионии нельзя отнести к достоверным методам диагностики.
Разновидности
Возможны несколько вариантов синдрома пустого плодного яйца:
Все эти разновидности определяются лишь с помощью УЗИ, характерных клинических особенностей они не имеют.
Что делать?
Подтвержденная анэмбриония является показанием для искусственного прерывания беременности. При этом не учитывается срок гестации, самочувствие женщины и наличие у нее признаков возможного самопроизвольного аборта. Исключение составляет ситуация, когда диагностируется анэмбриония второго плодного яйца при многоплодной беременности. В этом случае предпринимают выжидательную тактику, оценивая в динамике развитие сохранившегося эмбриона.
Прерывание замершей беременности проводится только в стационаре. После процедуры эвакуации плодного яйца женщина должна находиться под врачебным наблюдением. Во многих случаях после неё назначается дополнительное медикаментозное и иногда физиотерапевтическое лечение, направленное на нормализацию гормонального фона, профилактику воспалительных и геморрагических осложнений, ликвидацию выявленной инфекции.
Для проведения медицинского аборта при этой патологии возможно использование нескольких методик. Могут быть использованы:
Медикаментозный аборт при анэмбрионии возможен лишь на сроке 6-8 недель. В более поздние сроки гестации предпочтение отдают механическим методам, что требует применения общей анестезии. От выбора способа искусственного аборта зависит, болит ли живот после прерывания беременности, продолжительность реабилитационного периода, вероятность развития ранних и поздних осложнений.
Обследование после искусственного аборта обязательно включает УЗ-контроль. Это позволяет подтвердить полную эвакуацию плодных оболочек и эндометрия, исключить нежелательные последствия аборта в виде гематометры, перфорации и эндометрита.
Прогноз

Беременность после анэмбрионии теоретически возможна уже в следующем овариально-менструальном цикле. Но желательно дать организму восстановиться. Поэтому планирование повторного зачатия рекомендуют начинать не ранее, чем через 3 месяца после проведенного искусственного аборта. Если же он протекал с осложнениями, реабилитационный период с соблюдением репродуктивного покоя продлевают на срок до полугода. При выявлении у женщины хронического эндометрита и различных инфекций, через 2 месяца после завершения лечения проводят контрольное обследование и лишь тогда определяют возможные сроки повторного зачатия.
Для предупреждения наступления беременности предпочтение отдают барьерному методу и гормональной контрацепции. Подбор средства при этом осуществляется индивидуально. Внутриматочные спирали сразу после перенесенной замершей беременности не используют во избежание развития эндометрита.
Профилактика
Первичная профилактика анэмбрионии включает тщательное планирование беременности с проведением комплексного обследования. При выявлении отклонений проводится их коррекция. Конечно, такая подготовка не позволяет на 100% исключить вероятность патологии, но снижает риск ее развития.
Вторичная профилактика проводится при наличии у женщины в анамнезе самопроизвольных абортов и анэмбрионии. Первая беременность с синдромом пустого плодного яйца – повод для последующего обследования женщины на инфекции и нарушения гемостаза. При повторении ситуации показано проведение также генетического обследования супругов для исключения у них аномалий наследственного материала. В некоторых случаях последующее зачатие предпочтительно проводить с помощью ЭКО, что позволит использовать преимплантационную диагностику для выявления у эмбрионов хромосомных нарушений.
Анэмбриония диагностируется достаточно часто. И, к сожалению, в настоящее время пока не удается полностью исключить такую патологию уже на этапе планирования беременности. Ведь она может развиться даже у полностью здоровых и обследованных пациенток. При этом перенесенная замершая беременность не означает невозможность повторного успешного зачатия, большинству женщин после анэмбрионии удается благополучно родить здорового ребенка.

 Читайте также:
Читайте также: