Что такое церебральная депрессия у новорожденных
Церебральная депрессия у новорожденного: признаки, лечение, последствия
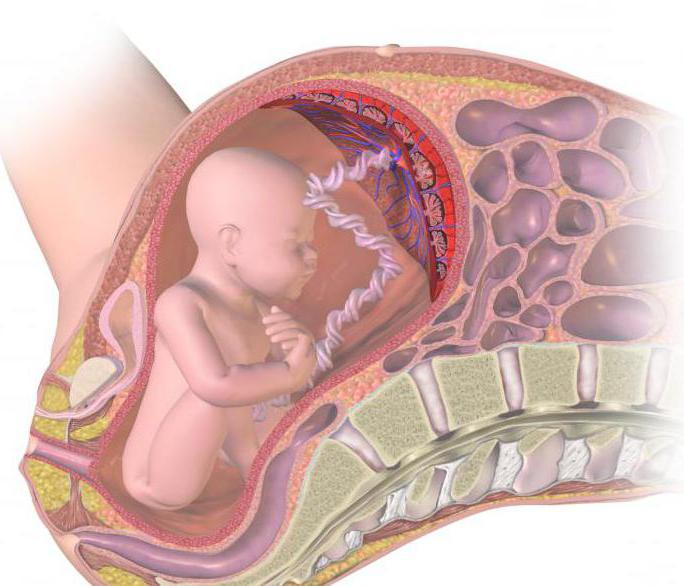
Церебральная депрессия у новорожденного ребенка представляет собой тяжелую патологию, которая связана с недостаточным поступлением крови в ткани головного мозга. Как правило, причиной недуга является закупорка одного или нескольких сосудов. Острая гипоксия нередко приводит к опасным последствиям, ведь нарушение кровообращения препятствует нормальному развитию детского мозга. При подобной патологии крайне важной является своевременная диагностика и терапия.
Что представляет собой патология?
Церебральная депрессия у новорожденного (ишемия) — сложная патология, которая сопровождается нарушением кровообращения в мозгу с последующим развитием кислородного голодания. Примерно в 70% случаев недуг связан с образованием тромба в одном из сосудов, несущих кровь к головному мозгу. Происходит это во время внутриутробного развития.
Церебральная ишемия нередко диагностируется у недоношенных детей, кровеносная система которых до конца не успела сформировать.
Дефицит кислорода негативно сказывается на работе организма, в частности, ЦНС. К последствиям патологии относят отек, кровоизлияния в мозг и прочие расстройства.
Основные причины церебральной депрессии
Статистические исследования подтверждают, что чаще всего патология развивается в последние месяцы беременности или же в результате родов с осложнениями. К возможным причинам относят:
Существуют ли факторы риска?
Специалистам удалось определить несколько факторов риска, наличие которых повышает шансы развития церебральной депрессии. К ним относятся:
Считается также, что риск развития отклонений (в том числе и церебральной депрессии) повышается, если речь идет о беременности женщины после 35 лет.
Какими симптомами сопровождается недуг?
В большинстве случаев церебральная депрессия начинает проявляются сразу после рождения. Симптоматика в данном случае довольно четкая.
Есть и более серьезные нарушения, которыми сопровождается церебральная депрессия у новорожденного. Признаки патологии — это также подергивания конечностей, судороги, потеря координации движений. Иногда ишемия приводит к потере сознания и развитию коматозного состояния.
Церебральная ишемия I степени
В данном случае речь идет о легкой форме патологии. В первые 3-5 дней после рождения у малышей наблюдаются некоторые нарушения, в частности, угнетение нервной системы или, наоборот, сильное возбуждение. К симптомам относят наличие усиленных сухожильных рефлексов, а также небольшой мышечный тонус.
Данная форма недуга не представляет собой угрозы. Как правило, нарушения проходят сами по себе, хотя чаще всего врач назначает общеоздоровительные мероприятия.
Вторая степень патологии и ее особенности
Если речь идет второй стадии развития недуга, то патологию уже можно считать достаточно опасной. В первые дни после рождения можно наблюдать нарушения координации у ребенка, слабый тонус мышц. Кожные покровы малыша изменяются, приобретая характерный мраморный оттенок.
К симптомам относят увеличение объема головы, что связано со скоплением жидкости в желудочках мозга. Присутствуют и более серьезные нарушения, в частности, ослабление хватательных и сосательных рефлексов (ребенок не способен питаться). Новорожденный периодически теряет сознание. У пациента можно обнаружить и выраженное апноэ — во сне дыхание ребенка попросту останавливается.
При наличии подобной симптоматики важно все время наблюдать за новорожденным. Правильно проведенная диагностика позволит обнаружить причину нарушения кровообращения, после чего врач сможет составить соответствующую схему лечения.
Церебральная ишемия третьей степени
Это довольно тяжелая форма патологии, которая сопровождается смертельно опасными нарушениями. У новорожденного практически отсутствуют любые рефлексы. При внешнем осмотре можно заметить косоглазие. К прочим симптомам относят нарушение сердечного ритма, резкое повышение артериального давления. Малыш не способен дышать самостоятельно. Нередко новорожденный впадает в коматозное состояние.
Симптомы церебральной депрессии можно заметить уже в первые несколько минут после рождения. В таких случаях ребенка срочно доставляют в реанимационное отделение, после чего подключают к аппарату искусственной вентиляции легких.
Диагностические мероприятия
Как правило, синдром церебральной депрессии у новорожденных диагностируется в первые часы жизни младенца. Во время стандартной проверки обнаруживается нарушение рефлексов. Общий анализ крови дает возможность определить повышение уровня углекислого газа в организме.
В более тяжелых случаях проводится электроэнцефалография — во время процедуры можно выявить наличие скрытых судорог и патологической активности ЦНС. Иногда врачи рекомендуют магнитно-резонансную томографию, так как это исследование помогает определить все развившиеся нарушения в организме ребенка.
Церебральная депрессия у новорожденного: лечение
Терапия при подобной патологии напрямую зависит от причин ее развития, степени тяжести и общего состояния пациента. Например, при легких формах медикаментозное лечение и вовсе не требуется — врачи рекомендуют полноценное питание, отдых и сон, а также курсы массажа, помогающие улучшить кровообращение.
Если речь идет о второй или третьей степени, то может потребоваться прием некоторых препаратов, например, ноотропов и т.д. В случаях тромбоза или врожденных аномалий показано хирургическое вмешательство — врач удаляет тромб, восстанавливает нормальную структуру сосудистого русла.
Церебральная депрессия у новорожденного: последствия и прогнозы для пациентов
Многие родители, столкнувшиеся с подобной проблемой, беспокоятся по поводу состояния ребенка. Как свидетельствует практика, при своевременной диагностике и реабилитации организм малыша восстанавливается в течение последующих 6-12 месяцев.
При отсутствии лечения церебральная депрессия у новорожденного может привести к крайне неприятным последствиям. В будущем у ребенка возможны проблемы со сном, частые головные боли, повышенная раздражительность, гиподинамия и склонность к ожирению, замкнутость.
Ишемия третьей степени крайне опасна. Иногда она становится причиной ДЦП, умственной отсталости, синдрома дефицита внимания.
Лечение и реабилитация перинатальных поражений нервной системы у детей первых месяцев жизни
В последние десятилетия, в связи с достижениями новейших медицинских технологий (экстракорпоральное оплодотворение, пролонгирование патологической беременности, реанимация новорожденных), особую актуальность приобрела проблема повышения качества жизни де
В последние десятилетия, в связи с достижениями новейших медицинских технологий (экстракорпоральное оплодотворение, пролонгирование патологической беременности, реанимация новорожденных), особую актуальность приобрела проблема повышения качества жизни детей с перинатальной патологией нервной системы [1, 2, 3]. Существенные нарушения: вначале постнатальной адаптации, затем снижение возможности усвоения социального опыта и, как следствие, социальная дезадаптация ребенка — возникают у большинства детей с тяжелыми поражениями нервной системы. По данным ведущих неврологов [3], эти поражения обусловливают основную часть причин детской инвалидности. Кроме того, у детей с нетяжелыми формами перинатальной патологии в последующие годы нередко отмечаются проявления минимальных церебральных дисфункций, существенно затрудняющих их обучение и образование [2]. Поэтому проблемы своевременного лечения и адекватной реабилитации детей с перинатальными поражениями привлекают пристальное внимание врачей различных специальностей: педиатров, неврологов, ортопедов, реабилитологов и др., — а также специалистов по коррекционной педагогике.
Основные методологические принципы реабилитации детей при перинатальной патологии ЦНС, разработанные за последние 10–12 лет [4], могут также лежать в основе терапии этих состояний, задачи которой как в остром периоде, так и в ходе реабилитации, вторичной профилактики отсроченных проявлений заболевания по сути одни и те же. Тем не менее некоторые неврологи понимают под реабилитацией в детском возрасте абилитацию, т. е. создание возможностей для поступательного развития ребенка и коррекцию постепенно выявляющихся отклонений в развитии [3]. С учетом этого общая методология лечения и реабилитации при перинатальном поражении мозга базируется на следующих принципах.
На каждом из этапов оказания помощи больному новорожденному и грудному ребенку существуют свои ведущие задачи. Так, на первом этапе — в родильном зале, палате интенсивной терапии и отделении реанимации новорожденных — в соответствии с приказом МЗ РФ № 372 от 1995 г. прежде всего решаются задачи компенсации системных нарушений жизненно важных функций — дыхания, кровообращения, выделительной функции почек, энергетического баланса и общего метаболизма.
Медикаментозно-инструментальная терапия предполагает на этом этапе в первую очередь коррекцию кислотно-основного состояния, гипер- или гипогликемии, гиповолемии, артериальной гипотензии или гипертензии, сердечного выброса. По показаниям, с учетом данных мониторирования и лабораторных анализов, применяются осмотические и петлевые диуретики, антигеморрагические, противосудорожные средства (препарат первого выбора — фенобарбитал в стандартной дозе до 20 мг/кг массы тела в сутки). Применение на этом этапе антиоксидантов и ноотрофов (церебропротекторов — пирацетам, эссенциале, ГОМК) не всегда обосновано. Особая осторожность необходима при назначении вазоактивных препаратов: так, некоторые специалисты рекомендуют с 4-го дня жизни инстенон [3], тогда как другие говорят о возможных побочных действиях сосудистых средств [5]. Адекватное лечение в раннем неонатальном периоде (при создании максимально щадящих условий для ребенка и температурного комфорта) способствует адаптационным процессам саногенетической направленности и является основой последующей реабилитации.
Новорожденные не только с тяжелыми, но и со среднетяжелыми проявлениями перинатальной патологии ЦНС переводятся, как правило, в отделение «второго этапа» (отделение патологии новорожденных, отделение для недоношенных детей). Задачи этого этапа — дальнейшая оптимизация адаптационных процессов, лечение сопутствующих (как правило, инфекционно-воспалительных) заболеваний и начало собственно реабилитации, т. е. коррекции неврологических нарушений. Третий этап реабилитации — это специализированные стационары (отделение неврологии раннего возраста, центр реабилитации маловесных и недоношенных детей, центр коррекции), амбулаторные отделения реабилитации детских поликлиник (стационар-замещающие технологии). На всех этапах реабилитации перинатально пострадавших детей необходимо активное участие семьи больного ребенка; по показаниям, в конце первого — начале второго года жизни возможно привлечение специализированных детских дошкольных учреждений (группы коррекции в яслях и детских садах, центры коррекции). На втором и третьем этапах реабилитации используются практически одинаковые средства и методы, хотя выбор их зависит от индивидуального патокинеза болезни и эффективности коррекции на предыдущем этапе.
В практике большинства врачей фармакотерапия при перинатальных поражениях мозга занимает ведущее место, что далеко не всегда оправдано. В последнее десятилетие в условиях «фармацевтического бума» ежегодно появляются новые препараты, которые из области взрослой неврологии часто без достаточной проверки с позиций доказательной медицины попадают в арсенал средств, используемых неонатологом [5, 6, 7]. Назначая новорожденному лекарство, врач должен учитывать его возможные как ближайшие, так и отдаленные побочные эффекты (в том числе риск сенсибилизации), выбирать наименее травматичные пути введения лекарств: при необходимости проведения инъекций предусматривать обезболивание местными анестетиками типа пластыря ЕМLA или метаболитами [4, 6]. Во избежание ятрогений необходимо учитывать возможный синергизм или антагонизм фармакопрепаратов (не назначать более 3–4 лекарств одновременно), строго индивидуально выбирать дозировки (принцип минимизации, контроль индивидуальной фармакокинетики). Особая осторожность нужна при выборе алгоритма лечения глубоко недоношенных детей с экстремально низкой массой тела. Один из путей профилактики ятрогений в неонатологии — это использование гомеопатических препаратов [8], поскольку они содержат микродозы мягкодействующих растительных и минеральных веществ. Механизм действия этих препаратов не вполне ясен (возможны объяснения с позиций теории доминанты Ухтомского или теории биологического резонанса), тем не менее химическая эффективность некоторых из гомеопатических препаратов в неонатологии вполне доказана [4].
Фармакопрепараты, используемые в реабилитации как доношенных, так и недоношенных новорожденных, условно могут быть разделены на применяющиеся посиндромно (симптоматические) и средства преимущественно патогенетической коррекции, хотя некоторые препараты обладают и тем и другим воздействием. Рассмотрим их подробнее.
Медикаментозная реабилитация детей с перинатальными поражениями ЦНС — поздний неонатальный период, начало восстановительного периода
Преимущественно посиндромные (симптоматические) средства: противосудорожные: фенобарбитал, ГОМК, дроперидол, реланиум, вальпроаты — при некупируемых другими средствами судорогах и тщательном мониторинге функций печени и кроветворения; дегидратационные: диакарб (со 2–3-й недель жизни, у глубоконедоношенных — позднее), триампур, верошпирон, гомеопатические препараты (гелиборус, апис, магнезия фосфорика), сборы трав — отвары и настои; седативные (сульфат магния, сборы трав — отвары и настои, лечебные ванны, реланиум, радедорм, гомеопатические препараты — валерианахель, нервохель, вибуркол), эфирные масла, ароматерапия (анис, ромашка, лаванда); спазмолитики и прокинетики (при вегетативных нарушениях): но-шпа, церукал, риабал, мотилиум, гомеопатические препараты (нуксвомика, гомакорд, вибуркол, хапель).
Средства патогенетической направленности: нейропротекторы (ноотропы, ноотрофы, ингибиторы нейрального апоптоза) — пирацетам (ИСВ), кортексин, семакс, минисем, церебролизин, пантогам, глиатилин, глицин, аминокислотные композиты, стволовые клетки; вазоактивные препараты (нормализаторы общей и мозговой гемодинамики) назначаются при отсутствии угрозы кровотечений под контролем допплерографии: кавинтон, циннаризин, сермион, димефосфон, кверцетин, гомеопатические препараты (эскулюс композитум, траумель); модуляторы синаптической проводимости: мидокалм, дибазол; aнтиоксиданты и антигипоксанты: танакан, мексидол, токоферол, соевое масло, кудесан, димефосфон, биолан, актовегин; метаболиты и поливитаминные комплексы: глицин, биотредин, лимонтар, эссенциале, элькар, кудесан, корилип, кверцетин, бета-каротин, киндер биовиталь, поливит беби, церебрум композитум, мульти-табс, капли Береш Плюс.
Как следует из вышеизложенного, выбор препаратов ограничен и нужна поистине «снайперская» точность при их назначении, кроме того, необходим клинический и лабораторный неинвазивный контроль эффективности. Следует обратить внимание на возможность относительно нетравматичного введения препаратов — накожное (соевое масло), ингаляционные (эфирные масла при ароматерапии), ректальные суппозитории (многие гомеопатические средства). В неонатологии важно использование наиболее «чистых» препаратов, например целесообразен выбор из препаратов пирацетама лекарств, выпускаемых фирмой ИСВ (Бельгия, Швейцария). В перечне средств патогенетической направленности к ингибирующим нейральный апоптоз условно отнесены стволовые клетки (в строгом смысле это не фармакопрепарат), степень терапевтической эффективности которых еще нуждается в дальнейших исследованиях. В то же время от использования фетальных трансплантатов [3] следует решительно отказаться по соображениям общечеловеческой и медицинской этики.
Обеспечить минимизацию лекарственной терапии помогает раннее (начиная с первого этапа) включение в программу комплексной реабилитации немедикаментозных воздействий. На втором и третьем этапах реабилитации детей с перинатальной патологией эти методики должны быть признаны приоритетными [1]. Несомненно, в обеспечении успешной реабилитации важная роль принадлежит адекватному вскармливанию и оптимальной организации окружающей среды (лечебно-охранительный режим), но в настоящей статье эти вопросы не рассматриваются. Тем не менее некоторые аспекты организации выхаживания тяжелобольных детей (ограничение сенсорной нагрузки в остром периоде поражения мозга, температурный комфорт, ограничение электромагнитных воздействий, выхаживание на колышащихся матрасиках или на шерсти ягнят) могут быть отнесены к методам немедикаментозной реабилитации [1, 5, 6].
Перечислим средства немедикаментозного лечения и реабилитации, весьма условно разделив их на физические и психолого-педагогические, поскольку любое физическое воздействие на маленького ребенка предполагает обязательный психоэмоциональный контакт с ним.
Немедикаментозная реабилитация детей первого года жизни с перинатальными поражениями ЦНС
Физическая реабилитация: разнообразный лечебный массаж, лечебная гимнастика, лечение «положением» (укладки, туторы, «воротники» и т. д.), терапия по Войту; упражнения в воде и гидромассаж; сухая иммерсия (имитация невесомости); использование кроватки «Сатурн» (эффект невесомости + вибромассаж); физиотерапия (переменное магнитное поле, синусоидальные модулированные токи, электрофорез, парафинотерапия, лазеротерапия, свето- и цветотерапия).
Психолого-педагогическая коррекция и психоэстетотерапия: коррекционная (кондуктивная) педагогика; психотерапевтическая коррекция в диаде «мать–дитя» (контакт «кожа-к-коже», «кенгуру») и в целом в семье больного ребенка; музыкотерапия, эстетотерапия; тактильно-кинестетическая стимуляция.
Большинство из вышеперечисленных методик не являются новыми. В последние 3–5 лет к новым разработкам следует отнести методику мягкого вибромассажа в условиях невесомости (отечественная кроватка «Сатурн», ООО «Ритм», г. Екатеринбург), светотерапию и цветотерапию с помощью лампы линейного поляризованного видимого света «Биоптрон» («Цептер», Швейцария), тактильно-кинестетическую стимуляцию ладоней и пальцев, применяемую у детей с низкой и экстремально низкой массой тела [4]. В последние годы для недоношенных детей особенно рекомендуется сочетание двух-трех «мягких» методов физического воздействия с психоэмоциональной и психосенсорной коррекцией, что помогает моделировать эффект так называемых «сенсорных комнат», применяемых в реабилитации более старших пациентов [9].
Методика музыкотерапии для доношенных и недоношенных новорожденных детей, разработанная в клинике НЦЗД РАМН, включает как подбираемые индивидуально программы, записанные на магнитофон, так и пение кормящих матерей [4]. Матери обучаются комплексной мягкой психосенсорной стимуляции ребенка, напевают колыбельные и другие рекомендованные песни, учатся проведению мелоритмического воздействия (движение и тактильная стимуляция в сочетании с пением и чтением стихов) — элементам эвритмической терапии по Р. Штайнеру, который доказал благотворное влияние на организм ребенка ритмических движений под музыку [10].
В последние годы установлено, что начинать общение с ребенком необходимо еще в период внутриутробного онтогенеза; сегодня активно развивается перинатальная психология и перинатальная педагогика. Для детей с перинатальной патологией ЦНС раннее начало педагогической коррекции (элементы кондуктивной педагогики) является важнейшей составной частью реабилитации, поскольку мягкие сенсорные и эмоциональные воздействия — это немедикаментозные «ноотрофы» для развивающегося мозга [1, 4, 5, 6]. Ежедневное влияние родителей (прежде всего матери) направляется специалистом — психологом (педагогом), который формирует у родителей активную позицию по преодолению психоневрологических дефектов, обучает их разнообразным формам, приемам и средствам взаимодействия с ребенком и умению оценивать его реакции.
Целью ранней педагогической коррекционной работы является создание условий для поступательного психосоциального развития ребенка, для использования его индивидуального «потенциала компенсаций». На каждом возрастном этапе педагог решает определенные развивающие задачи: вначале это стимуляция интереса ребенка к окружающей среде, формирование исследовательского поведения, затем укрепление межанализаторных связей, расширение спектра сенсомоторных навыков и умений, повышение коммутативной активности, развитие и обогащение игровых и предметных действий, а также социальной активности ребенка [11].
В настоящей статье не затрагиваются некоторые специальные аспекты реабилитации (коррекция зрительных нарушений при ретинопатии недоношенных, нейросенсорной тугоухости, ортопедической патологии).
Использование широкого спектра немедикаментозных воздействий на втором и третьем этапах реабилитации больных детей позволяет (по данным клиники НЦЗД РАМН) уменьшить дозировки и длительность курсов фармакотерапии (по вазоактивным препаратам — на 15–20% и 3–3,5 дня; по мочегонным (диакарб) — на 20–30% и 2–3 дня; по седативным препаратам — на 30–40% и 4–5 дней). Эффективность комплексной реабилитации оценивалась в клинике по достижении детьми 1,5–2 лет. Функциональная компенсация неврологических и нейросенсорных нарушений имела место почти у всех детей со среднетяжелыми и легкими формами перинатальных поражений мозга и у 80% детей с тяжелыми (по оценке в периоде новорожденности) нарушениями. Кроме того, даже у детей, имевших в конце периода наблюдения инвалидность вследствие сенсорного или моторного дефекта, удавалось добиться некоторого смягчения моторных или сенсорных расстройств и соответственно несколько улучшить качество жизни.
Е. П. Бомбардирова, доктор медицинских наук, профессор
Г. В. Яцык, доктор медицинских наук, профессор
А. А. Степанов, кандидат медицинских наук
НЦЗД РАМН, Москва
По вопросам литературы обращайтесь в редакцию.
Классификация перинатальных поражений нервной системы у новорожденных
Проект классификации обсужден на II съезде Российской ассоциации специалистов перинатальной медицины. Москва 1997 г.
В методических рекомендациях представлены принципиальные подходы к диагностике перинатальных поражений нервной системы, базирующихся на современных научных достижениях и терминологии, используемой в Международной Классификации Болезней и проблем, связанных со здоровьем, 10-го пересмотра (МКБ 10).
Методические рекомендации предназначены для врачей-педиатров, неонатологов и невропатологов родильных домов, специализированных стационаров для новорожденных и поликлиник.
В работе над подготовкой проекта классификации принимали участие ведущие специалисты
Основная группа разработчиков:
В работе по подготовке проекта классификации принимали участие:
Д.м.н. А.Г. Антонов, к.м.н. Е.Н. Байбарина, д.м.н. Ю.И. Барашнев, к.м.н. А.М. Большакова, к.м.н. К.В. Ватолин, к.м.н. В.П. Гераськина, к.м.н. А.В. Горбунов, д.м.н. Г.М. Дементьева, д.м.н. М.С. Ефимов, д.м.н. А.С. Петрухин, д.м.н. Г.М. Савельева, д.м.н. Л.Г. Сичинава, академик РАМН, д.м.н. В.А. Таболин, д.м.н. М.В. Федорова, д.м.н. Н.П. Шабалов.
Отклонения в развитии нервно-психических функций у детей раннего возраста в большинстве случаев своими корнями уходят в перинатальный период и привлекают в настоящее время все большее внимание исследователей.
Появились новые возможности в изучении истоков многих заболеваний, патологических состояний и предупреждении необратимых последствий, нередко приводящих к тяжелой детской неврологической инвалидности.
В клиническую практику акушерства и неонатологии широко внедрены современные методы диагностики состояния нервной системы плода и новорожденного: (нейросонография НСГ, доплеровская энцефалография ДЭГ, компьютерная томография КТ, магниторезонансная томография МРТ, позитронно-эмиссионная томография ПЭТ, церебральная сцинтиграфия ЦСГ, электроэнцефалография ЭЭГ, нейро-иммунохимическое идентификация церебральных белков и др.).
Использование этих передовых технологий в перинатальной практике позволило уточнить этиологию, патогенетические механизмы, клиническую и морфологическую структуру, а также типичную для различного гестационного возраста локализацию церебральных нарушений, выработать единые подходы к терминологии и разработать новую классификацию перинатальных повреждений нервной системы новорожденных.
Помимо ведущего повреждающего фактора, в каждой из этих групп выделяются: нозологическая форма, степень тяжести повреждения и основные неврологические симптомы и синдромы.
Принципиально новым в классификации является разделение гипоксических повреждений мозга на церебральную ишемию и внутричерепные кровоизлияния.
В рубрике «Внутричерепная родовая травма», по сравнению с прежней классификацией, расширено число нозологических форм: в этот блок теперь включены субарахноидальное и внутрижелудочковое кровоизлияния.
Проект настоящей классификации составлен с учетом терминологических подходов, использованных в МКБ 10, что позволит получать наиболее достоверные статистические данные, сопоставимые с мировыми стандартами, проводить анализ объективных причин заболеваемости и смертности, разрабатывать эффективные методы лечения и профилактики ранних неврологических нарушений у детей.
КЛАССИФИКАЦИЯ ПЕРИНАТАЛЬНЫХ ПОРАЖЕНИЙ НЕРВНОЙ СИСТЕМЫ У НОВОРОЖДЕННЫХ
I. Гипоксические поражения ЦНС
Основные клинические симптомы и синдромы
Внутричерепные кровоизлияния гипоксического генеза
Отсутствие специфических неврологических симптомов
Клиническая картина зависит от локализации и объема кровоизлияния
I. В)
Сочетанные ишемические и геморрагические поражения ЦНС (нетравматические)
Клиническая картина и тяжесть состояния определяются ведущим типом поражения и локализацией
II. Травматические повреждения нервной системы
Основные клинические симптомы и синдромы
Внутричерепная родовая травма
Родовая травма спинного мозга
Родовая травма периферической нервной системы
Проксимальный тип Эрба-Дюшена (С 5-С 6)
Вялый парез проксимального отдела руки (рук)
Вялый парез дистального отдела руки (рук)
Синдром Клода Бернара-Горнера
Вялый тотальный парез руки (рук)
Синдром Клода Бернара-Горнера
Дыхательные нарушения редко
Дыхательные нарушения («парадоксальное» дыхание, тахипноэ)
Возможно бессимптомное течение
На стороне поражения:
III. Дисметаболические и токсико-метаболические нарушения функций ЦНС
Основные клинические симптомы и синдромы
Преходящие нарушения обмена веществ
Токсико-метаболические нарушения функций ЦНС
IV. Поражение ЦНС при инфекционных заболеваниях перинатального периода
Основные клинические симптомы и синдромы
Поражение ЦНС при внутриутробных инфекциях
(TORCH-синдром)
Энцефалит
Менингит
Менингоэнцефалит
Поражение ЦНС при неонатальном сепсисе
Менингит
Менингоэнцефалит
Вентрикулит
Энцефалит
к проекту «Классификации перинатальных поражений нервной системы у новорожденных»
В первые дни жизни ребенка нозологическая диагностика поражений нервной системы часто затруднена в связи со сходством клинических неврологических проявлений при различных патологических состояниях. Поэтому в классификации приведены наиболее часто встречающиеся клинические симптомокомплексы, характерные для тех или иных нозологических форм.
В первые дни жизни допускается постановка синдромологического диагноза, но в дальнейшем он должен быть уточнен. Очевидно, что точность диагноза возрастает по мере прохождения новорожденным различных этапов выхаживания и зависит от получения дополнительных анамнестических данных, клинических и лабораторных исследований.
Определяющим условием точной диагностики является накопление, сохранение и открытый обмен получаемой стандартизированной информацией на различных этапах медицинской помощи новорожденным детям.
Использование синдромологического подхода при постановке первичного диагноза позволяет неонатологам более полно отражать динамику клинической картины при дефиците дополнительной информации и является оправданным в условиях родовспомогательных учреждений.
В проекте данной классификации впервые представлены различия в клинических неврологических симптомах и синдромах, а также наиболее типичные виды церебральных повреждений у преждевременно рожденных и доношенных детей, что обусловлено особенностями кровоснабжения головного мозга у новорожденных различного гестационного срока. В комментариях приведены наиболее часто встречающиеся клинические симптомы и синдромы в зависимости от степени зрелости.
В предложенной классификации приведены индексы МКБ-10, соответствующие определенным синдромам и нозологическим формам.
Основные принципы построения диагноза перинатальных поражений нервной системы у новорожденных должны базироваться на тщательном анализе
Логика построения диагноза для отдельных нозологических форм представлена ниже.