Что такое хирургическая капсула в предстательной железе
Хирургическое лечение аденомы предстательной железы
Наше отделение специализируется на современных методах хирургического лечения аденомы предстательной железы. Показаниями к хирургическому лечению аденомы простаты являются:
Выбор методики хирургического лечения аденомы простаты зависит от различных факторов. Главными критериями, влияющими на выбор операции, являются размер простаты и наличие сопутствующих заболеваний.
Трансуретральная резекция предстательной железы (ТУРП)
В настоящее время эта методика является своего рода «золотым стандартом» хирургического лечения аденомы предстательной железы. Сутью данной методики является выполнение эндоскопической резекции (иссечения) аденоматозной ткани в переходной зоне простаты, что приводит к восстановлению оттока мочи из мочевого пузыря. Чаще всего, операция выполняется при объеме простаты не более 80 см3. Выделяют монополярную и биполярную ТУРП. Биполярная ТУРП обладает рядом несомненных преимуществ:
Трансуретральная энуклеация простаты
Проводится с использованием биполярного электрода. Методика является логичной эволюцией ТУРП и лишена ее главного недостатка – при энуклеации можно удалять аденомы любого размера. По радикальности ТУЭП сопоставима с традиционной открытой аденомэктомией.
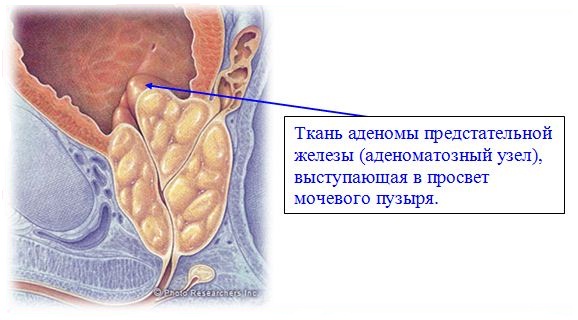
Суть метода заключается в «холодном» вылущивании гиперплазированной ткани в пределах хирургической капсулы предстательной железы, что позволяет коагулировать сосуды на «протяжении», тем самым снижая риск интраоперационного кровотечения.
Трансуретральная инцизия предстательной железы (ТУИП)
Трансуретральная инцизия простаты (ТУИП) — это эндоскопический малоинвазивный метод лечения аденомы простаты. Данный метод заключается в рассечении ткани простаты в зоне шейки мочевого пузыря без удаления тканей. Такая процедура позволяет улучшить отток мочи.
Выполнение ТУИП проще и сопровождается меньшим риском развития осложнений, чем ТУРП. Однако и эффективность этой методики также ниже, чем при выполнении трансуретральной резекции. Основным показанием к ТУИП является малый объем простаты – не более 30 см3.
Лазерная энуклеация аденомы предстательной железы
Лазерная энуклеация является эндоскопической операцией, но по радикальности напоминает традиционную открытую аденомэктомию, при которой удаляется вся ткань аденомы, препятствующая нормальному оттоку мочи. Для выполнений лазерной энуклеации простаты используются гольмиевый (HoLEP) и тулиевый (ThuLEP) лазер. Преимуществами лазерной энуклеации предстательной железы являются:
Лазерная вапоризация аденомы предстательной железы
Принцип метода заключается в вапоризации (выпаривании) аденоматозной ткани под воздействием лазерного излучения. Для проведения лазерной вапоризации также используются гольмиевый и тулиевый лазер. Данная методика является оптимальной при планировании оперативного лечения пациентов, постоянно принимающих антикоагулянты.
Открытая и лапароскопическая аденомэктомия
Аденомэктомия (в зарубежной литературе, в основном, используется термин «простатэктомия») – это самый популярный в прошлом метод хирургического лечения аденомы простаты.
В ходе операции хирург рассекает переднюю брюшную стенку, переднюю стенку мочевого пузыря (чреспузырная аденомэктомия) или капсулу простаты (позадилонная аденомэктомия) и вылущивает аденоматозные узлы.
Также возможно выполнение аденомэктомии с использованием лапароскопического доступа. К преимуществам этой методики можно отнести её радикальность – аденомэктомия может выполняться при любых размерах простаты. Однако, в настоящее время аденомэктомия выполняется всё реже. Это обусловлено её травматичностью, высоким риском развития осложнений как во время операции, так и после, а также более длительным периодом реабилитации.
Эмболизация артерий предстательной железы
Малоинвазивная рентгенохирургическая эндоваскулярная процедура, принципом метода которого является избирательная окклюзия (закупорка) артерий простаты специально введёнными микросферами (300–500 мкм).
Эмболизация артерий простаты проводится в тех случаях, когда пациенту противопоказано проведение традиционных хирургических вмешательств. Наличие тяжелых сопутствующих заболеваний, высокого анестезиологического риска, нарушения свертываемости крови, а также аденомы больших размеров является аргументом в пользу выбора данной методики.
Эмболизация артерий предстательной железы может рассматриваться как самостоятельная методика, так и в качестве подготовки к последующей ТУРП, ведь после эмболизации значительно снижается риск кровотечения во время операции.
Выбор метода хирургического лечения аденомы простаты должен быть индивидуальным. Необходимо учитывать большое количество факторов для того, чтобы пациенту была проведена та операция, которая будет иметь наилучший результат при наименьшем количестве осложнений.
Доброкачественная гиперплазия (аденома) предстательной железы
Авторы:
Мы считаем, что знакомство с этой информацией позволит Вам и Вашим родственникам лучше разобраться в болезни и своем состоянии.
Если у Вас аденома предстательной железы…
В обычной жизни вопрос о предстательной железе в разговорах не возникает, поэтому Вы можете иметь очень мало сведений об этом внутреннем органе. Как и большинство мужчин, Вы можете почувствовать необходимость узнать о ней только в том случае, если процесс мочеиспускания у Вас изменился или ес-ли Вы узнали, что у мужчин старше 40 лет большая вероятность возникновения «проблем с простатой».
Есть две веские причины получить информацию о Вашей простате и ее заболеваниях:
Мы хотим осветить определенное заболевание простаты: незлокачественное увеличение простаты, называемое АДЕНОМОЙ или доброкачественной гипер-плазией простаты (ДГП), которая начинает развиваться после 40 лет. Если Вы находитесь в этой возрастной группе, то эта информация поможет Вам.
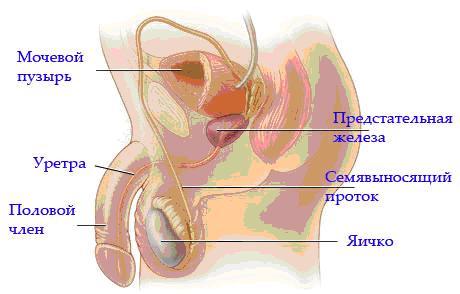
Что такое простата?
Простата представляет собой железу мужской репродуктивной системы. Она расположена перед прямой кишкой, под мочевым пузырем и окружает мочеиспускательный канал (уретру). Простата мала по величине, весом около 28г. и по размеру и по форме напоминает грецкий орех.
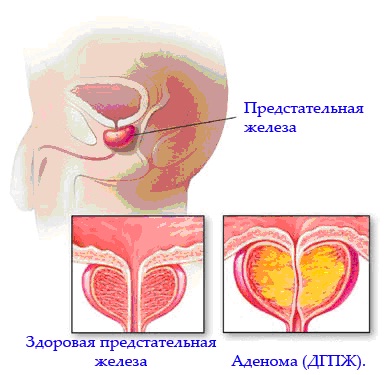
Что такое ДГП?
Важно отметить, что ДГП не является раком и не ведет к раку, хотя у мужчин может быть как ДГП, так и рак простаты.
Что такое рак простаты?
Рак простаты – это злокачественная опухоль (как правило, аденокарцинома), развивающаяся из ткани желез простаты, которая, как и другие злокачественные опухоли, имеет тенденцию к метастазированию (распространению по организму).
В каком возрасте и как часто встречается рак простаты?
До возраста 40-45лет рак простаты встречается крайне редко. В возрасте старше 50 лет в среднем 17% мужчин (каждый шестой-седьмой) могут иметь рак простаты. И чем старше мужчина становится, тем больше существует вероятность заболеть раком простаты; составляющая в возрасте 70 лет – 30-40%.
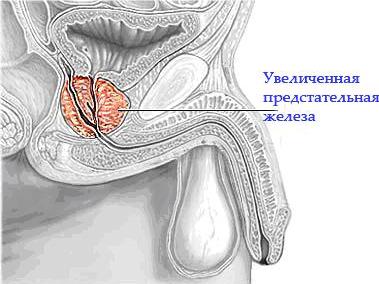
Каковы симптомы ДГП?
В начале заболевания симптомы слабые, так как мощные мышцы мочевого пузыря способны усилить сокращения, чтобы вытолкнуть мочу. Это компенсирует сужение уретры.
Постепенно эффективность этих усилий снижается и возникают ощутимые затруднения. Со временем мускулатура мочевого пузыря гипертрофируется, то есть становится больше, а тонус мышц заметно возрастает. Тогда начинают проявляться симптомы раздражения. Уменьшается вместимость моче-вого пузыря. Когда давление простаты на уретру превосходит компенсатор-ное усилие мышц мочевого пузыря, полностью опорожнить его не удается. Это сопровождается ситуациями, требующими лечение.
Как диагностируется ДГП?
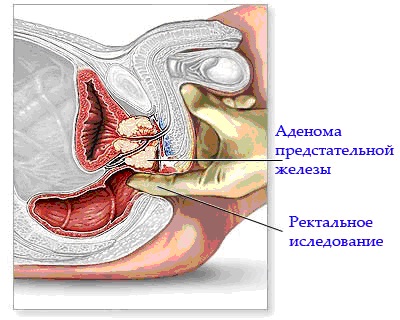
В первую очередь Вам необходимо обратиться к врачу специалисту – урологу и рассказать об истории Вашей болезни и особенностях Вашего мочеиспускания. В обследование обязательно входят прощупывание простаты через прямую кишку, исследование PSA крови – это специальный анализ, позволяющий предположить наличие рака простаты, ультразвуковое исследование предстательной железы как накожное, так и через прямую кишку, урофлоуметрию – аппаратное определение особенностей и характера Вашего мочеиспускания. После выполнения данных исследований врач может сделать заключение о Вашей болезни и необходимости лечения.
Какие исследования проводятся при подозрении на рак простаты?
При наличии подозрения на рак простаты Вам может быть предложено выполнение трансректального ультразвукового исследования простаты (ТРУЗИ) и биопсии простаты.
Что делать, если биопсия простаты не выявила у Вас рак, а ПСА продолжает оставаться высоким?
В этом случае Вам потребуется выполнение повторной биопсии, как правило, не раньше, чем через 3 месяца. К сожалению, биопсия простаты не в состоянии выявить в ста процентах случаев небольшую по размеру опухоль. Повторная биопсия существенно повышает вероятность выявления имеющейся опухоли.
Когда следует лечить ДГП?
ДГП требует лечения, если симптомы проявления болезни являются тя-желыми, причиняющими беспокойство или если серьезно нарушена функция мочевого тракта. Если у Вас ДГП, но симптомы не являются беспокоящими, Вы вместе с вашим врачом можете принять программу «ожидание с наблюдением», при которой Вы проходите обследование один или несколько раз в год, чтобы убедиться, что ДГП не дает осложнений.
Лечение
Какое Вам необходимо лечение – решит только врач-уролог. Лечение ДГП может быть консервативное, т.е. медикаментозное, либо при помощи операции – открытой хирургической или трансуретральной эндоскопической.
Медикаментозное лечение доброкачественной гиперплазии (аденомы) простаты
Медикаментозная терапия занимает важнейшее место в лечении ДГП и базируется на результатах новейших исследований патогенеза заболевания и механизмов действия лекарственных препаратов. В настоящее время не су-ществует четких общепринятых показаний для выбора того или иного вида ле-карственных препаратов.
На этапе обследования пациента необходимо ответить на следующие вопросы:
Ответы на эти вопросы, полученные в ходе подробного урологического обследования, позволяют решить вопрос о возможности и эффективности медикаментозной терапии.
На этапе медикаментозного лечения важно определить (согласовать с пациентами) срок предстоящего медикаментозного лечения, это может быть:
1. Блокаторы α-адренорецепторов.
ОМНИК (капсулы) – первый оригинальный простат-селективные блока-тор α1А-рецепторов простаты и мочевого пузыря. Препарат характеризуется высокой безопасностью, применяется 1 раз в сутки, лечебный эффект наступает быстро после приема первой капсулы.
В настоящее время существует инновационная лекарственная форма Омника – ОМНИК ОКАС – это таблетки с контролируемым высвобождением активного вещества. Они создают постоянную терапевтическую концентрацию в течение суток, что обеспечивает пациенту спокойный сон и дает больше сил для активного дня. Лекарственная форма ОКАС не имеет аналогов.
Другие α-блокаторы: Дальфаз, Дальфаз 10 мг СР, Кардура, Сетегис.
2. Ингибиторы 5-α-редуктазы.
3. Препараты растительного происхождения.
Лекарства растительного происхождения могут применяться в урологической практике в качестве профилактических средств у пациентов с начальной стадией ДГП, как альтернатива длительному динамическому наблюде-нию.
Необходимо отметить высокую эффективность комбинации Омника и Аводарта – улучшения качества жизни пациента и уменьшение объема ДГП.
Эффективность того или иного препарата не всегда зависит от размеров ДГП. Никогда не нужно назначать лекарство самому себе, только после обследования у уролога пациенту может быть назначен тот или иной препарат, индивидуально подобрана доза препарата.
Как готовится к операции?
Перед операцией все пациенты должны пройти комплексное обследование, включающее не только специальные урологические исследования, но и анализы крови и мочи, электрокардиограмму, флюорограмму, осмотр кардиолога, терапевта, анестезиолога, и часто, по необходимости, хирурга, гастроэнтеролога, невролога, психотерапевта. По результатам обследования и данным осмотра ане-стезиолог определяет вид анестезии – эпидуральная («укол в спину») или общий наркоз.
Вечером накануне операции выполняется очистительная клизма и проводится бритье волос ниже пупка. С позднего вечера накануне операции, а особенно утром, нельзя есть и пить.
Какие бывают операции при лечении аденомы простаты?
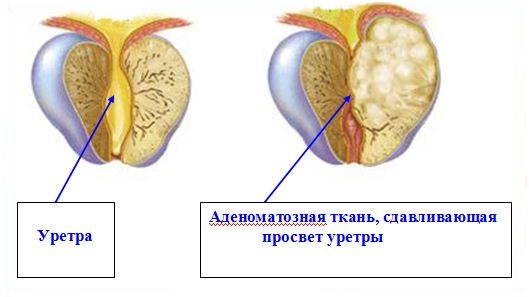
Целью любой операции при аденоме простаты является удалении избыточ-ной ткани, которая сужает просвет мочеиспускательного канала, препятствуя нормальному мочеиспусканию. То есть, речь идет не об удалении всей простаты, а только той ткани, которая сдавливает уретру.
Для хирургического лечения аденомы предстательной железы существуют две основные операции:
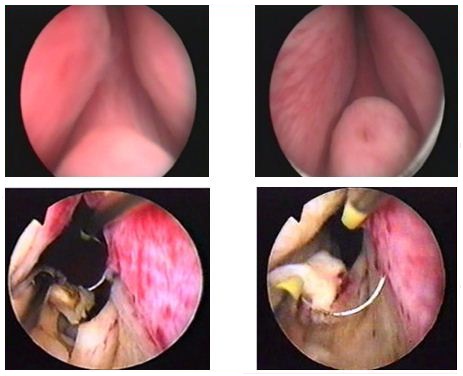
Все манипуляции выполняются под контролем зрения. При помощи резектоскопа производится удаление кусочков ткани предстательной железы и коагуляция (прижигание) кровоточащих сосудов.
Полученная ткань направляется на гистологическое исследование. В конце операции в мочевой пузырь через мочеиспускательный канал устанавливается катетер.
При этом виде операции отсутствует разрез снаружи. Следует подчеркнуть, что ТУР простаты – это одна из самых сложных и ювелирных операции в трансуретральной хирургии. Количество ткани, удаляемой во время операции, определяется врачом-урологом, выполняющим операцию, а его решение зави-сит от многих факторов – размеры аденомы, выраженность симптомов болезни, возраст пациента, наличие и выявление сопутствующих заболеваний и т.д.
Аденомэтомия – это открытая операция, во время которой между пупком и лобком производится разрез кожи передней брюшной стенки, подкожно-жировой клетчатки, мышц и передней стенки мочевого пузыря, после чего при помощи пальца врач удаляет аденому простаты. В мочевой пузырь через мочеиспускательный канал устанавливается катетер и дополнительная дренажная трубочка (цистостомическая трубка), которая выводится наружу через операционную рану.
Как протекает послеоперационный период?
Сразу после операции Вам будет установлена система непрерывного промывания мочевого пузыря (специальным раствором или фурацилином), промывная жидкость поступает по одному из внутренних каналов катетера в мочевой пузырь и выделяется по другому каналу или цистостомической трубке наружу в мочеприемник вместе с мелкими сгустками крови. Длитель-ность функционирования такой системы определяется врачом и может составлять от нескольких часов до 2-3 дней.
Через 1,5-2часа после операции при отсутствии тошноты Вам можно пить (небольшими порциями; до вечера разрешается выпить примерно 200-300мл негазированной воды). Возобновить прием пищи лучше на следующее утро.
После операции избегайте употребления соленых, жареных, копченых продуктов, старайтесь пить не менее 2000мл жидкости в сутки (вода, чай, морс, сок и т.п.). В любом случае режим питания и приема жидкости лучше уточнить у Вашего лечащего врача.
Антибактериальная терапия продолжается обычно до 2-3 месяцев – это зависит от характера заболевания и особенностей заживления тканей.
После удаления катетера моча может быть как светлая, так с примесью крови. Вы можете мочиться часто, небольшими порциями, ощущать жжение и резь в уретре и промежности при мочеиспускании, сильные позывы к мочеиспусканию. Указанные явления обусловлены перенесенной операцией и обычно проходят в течение 6-8 недель. Для уменьшения выраженности и продолжительности неприятных ощущений при мочеиспускании хорошо по-могает прием блокаторов α-адренорецепторов.
Эпизоды появления примеси крови после ТУР простаты могут сохра-няться до трех недель, когда пациент, как правило, уже находиться дома. В та-ком случае Вам следует увеличить объем употребляемой жидкости и избегать тяжелой физической нагрузки, а если Вам кажется, что кровотечение носит угрожающий характер, необходимо немедленно связаться с лечащим врачом или обратиться в стационар.
Заключение от врача–патоморфолога о результатах микроскопического исследования удаленной во время операции ткани можно ожидать через 7-10 дней (в зависимости от того, где выполняется гистологическое исследование). Узнать гистологическое заключение и окончательный диагноз Вы обяза-тельно должны у вашего лечащего врача.
Осложнения после операции.
Любая операция и наркоз всегда сопряжены с определенным риском ос-ложнений, в том числе опасных для жизни, что связанно с Вашим заболеванием, возрастом, индивидуальными особенностями и возможными реакциями организма, которые не всегда можно предусмотреть.
Среди осложнений возможны:
После операции обязательно выполняется гистологическое исследование всех удаленных во время операции тканей.
Обнаружение среди удаленной ткани раковых клеток возможно даже при нормальном значении ПСА и отрицательном результате биопсии простаты.
Вам обязательно необходимо получить у Вашего врача результаты гистологического анализа и при необходимости продолжить лечение.
После операции, не позднее чем через 3 месяца, мы рекомендуем пройти контрольное обследование, включающее общий анализ мочи, урофлоуметрию, УЗИ с определением остаточной мочи, анализа крови на ПСА.
Заключение.
Доброкачественная гиперплазия (аденома) простаты, к сожалению, неизбеж-ное заболевание для мужчин, но нельзя отчаиваться и принимать болезнь как должное. Своевременное регулярное обследование, вовремя установленный диагноз, позволяет если не предотвратить болезнь, то либо вылечить ее, либо, проводя лечение, обеспечить мужчине достойное качество жизни.
Обращаем Ваше внимание на то, что: лекарственные препараты, медицинские услуги, в том числе методы профилактики, диагностики, лечения и медицинской реабилитации, медицинские изделия, упомянутые на данном сайте – могут иметь противопоказания, проконсультируйтесь со специалистом!
Возможности ТРУЗИ с ультразвуковой ангиографией в оценке местного распространения рака предстательной железы
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Введение
При первичном обращении метастазы выявляют у 60-80% больных [6, 9]. В течение первого года с момента установления диагноза рак предстательной железы умирают 20,1 % больных [3]. У пациентов более молодого возраста отмечается тенденция к более злокачественному течению с развитием низкодифференцированных форм и низким уровнем 5-летней выживаемости [3]. В этой связи существует настоятельная необходимость в разработке и применении методов, которые могли бы обеспечить раннее выявление заболевания и оценить распространенность опухолевого процесса для выбора оптимальной тактики лечения.
В настоящее время трансректальное ультразвуковое исследование (ТРУЗИ) получило широкое распространение как наиболее экономичный, простой и в то же время достоверный скрининговый метод визуализации предстательной железы, благодаря высокой информативности, неинвазивности, отсутствию лучевой нагрузки, возможности многократного повторения [6, 8, 12]. С появлением и совершенствованием более информативных методов лучевой диагностики, таких как компьютерная и магнитно-резонансная томография (КТ и МРТ), их по праву считают приоритетными в диагностике местного распространения и наличия отдаленного метастазирования при раке предстательной железы [6, 10]. В ряде случаев клиницисты «забывают» о возможностях традиционного ультразвукового исследования, и при обследовании пациентов единственными являются КТ и МРТ.
Диагностические возможности ТРУЗИ в выявлении рака предстательной железы были оценены в большом количестве работ [5, 6, 8], однако его совместное использование с ультразвуковой ангиографией в оценке местного распространения рака предстательной железы освещено недостаточно.
В нашей работе мы попытались сопоставить информативность ТРУЗИ в сочетании с ультразвуковой ангиографией и МРТ в диагностике первичного очага и местного распространения рака предстательной железы.
Материалы и методы
При ТРУЗИ в режиме серой шкалы проводилась оценка: объема, структуры и эхогенности участков опухоли, состояния прилежащих к ним капсул железы и(или) хирургической капсулы, а также исследовались состояние, диаметр и структура семенных пузырьков; толщина и эхоструктура прилежащей стенки прямой кишки и задней стенки мочевого пузыря.
При ТРУЗИ с ультразвуковой ангиографией оценивали симметричность сосудистого рисунка железы; ход сосудов, степень васкуляризации железы и участков опухоли; прилежащих проксимальных отделов семенных пузырьков, степень васкуляризации стенки прямой кишки и задней стенки мочевого пузыря.
При МРТ осуществлялась оценка размеров предстательной железы с использованием сагиттальных и поперечных изображений, оценка внутренней зональной анатомии железы, латеральных границ простаты, передних и латеральных венозных сплетений и семенных пузырьков; при выявлении зон измененной интенсивности сигнала оценивались их локализация, характеристика данной зоны, а также взаимоотношение с другими структурами предстательной железы. Определялось распространение процесса на костные структуры таза, пояснично-крестцового отдела позвоночника, регионарные лимфатические узлы. Данные ТРУЗИ сопоставлялись с клиническими, лабораторными результатами и МРТ.
Результаты
При ТРУЗИ, включавшем в себя как исследование в В-режиме, так и использование методик ультразвуковой ангиографии, было выявлено 103 участка измененной эхоструктуры, эхогенности или васкуляризации паренхимы предстательной железы, которые на основании характеристик и результатов лабораторных данных были расценены как опухоли. По данным МРТ было выявлено 89 участков (табл. 1).
| Признак | Абсолютное значение (%) | |
|---|---|---|
| ТРУЗИ | МРТ | |
| Контуры участка: | ||
| четкие | 16 (15,5) | 5 (5,6) |
| нечеткие | 87 (84,5) | 84 (94,4) |
| ровные | 8 (7,8) | 6 (6,70) |
| неровные | 95 (92,2) | 83 (93,3) |
| Характеристика эхогенности / интенсивности участка: | ||
| гипоэхогенного | 78 (75,7) | 79 (88,8) |
| сниженной эхогенности | 14 (13,6) | — |
| изоэхогенного с измененной структурой | 7 (6,8) | 5 (5,6) |
| смешанной эхогенности / интенсивности | 4 (3,9) | 5 (5,6) |
| Структура участка: | ||
| однородная | 47 (45,6) | 51 (57,3) |
| неоднородная | 56 (54,4) | 38 (42,7) |
| Объем опухоли, см³: | ||
| 0,42-2,5 | 13 | 12,6 |
| 2,6-5,5 | 38 | 36,9 |
| 5,6-10,5 | 35 | 33,9 |
| 10,6-15,5 | 9 | 8,7 |
| 15,6-20,5 | 5 | 4,9 |
| 20,6-35,5 | 3 | 2,9 |
При ТРУЗИ с УЗ-ангиографией производилась качественная и количественная оценка васкуляризации выявленных участков опухоли у пациентов с раком предстательной железы, распределения сосудистого рисунка в опухолевом участке, симметричность сосудистого рисунка паренхимы ПЖ.
В результате проведенных исследований было определено, что в 64 (62,1%) случаях участки были гиперваскулярны по сравнению с контралатеральным неизмененным участком паренхимы железы, в 26 (25,2%) случаях определялись гиповаскулярные участки. В 13 (12,6%) участках опухоли количество сосудов было сопоставимо с количеством сосудов, определявшихся в контралатеральном участке ПЖ. Во всех участках отмечалась деформация сосудистого рисунка.
При экстракапсулярном распространении оценивались состояние капсулы железы и хирургической капсулы в проекции участка опухоли, состояние семенных пузырьков со стороны опухоли, а также толщина и эхоструктура прилежащей стенки прямой кишки и задней стенки мочевого пузыря (табл. 2).
Из табл. 2 следует, что данные ТРУЗИ были сопоставимы с данными МРТ при оценке: собственной капсулы железы, перипростатической и параректальной клетчатки и стенки прямой кишки. МРТ была более информативна при выявлении распространения опухолевого процесса на семенные пузырьки, заднюю стенку прямой кишки и в визуализации хирургической капсулы предстательной железы.
Клиническое наблюдение
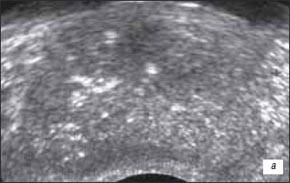
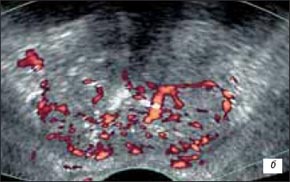
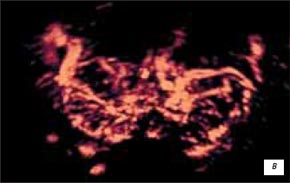
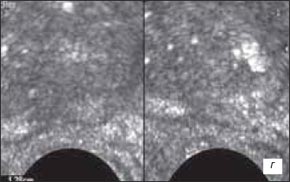
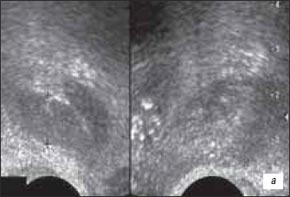
Пациент П., 1923 г.р., рак предстательной железы с экстракапсулярным распространением процесса на область перипростатической клетчатки, семенные пузырьки и метастатическим поражением позвоночника. При этом отмечались: асимметричное расширение семенного пузырька со стороны поражения, нечеткая дифференцировка между проксимальным отделом семенного пузырька и паренхимой железы, нечеткость контуров пузырька, наличие неоднородного содержимого. В случае двустороннего вовлечения семенных пузырьков в процесс увеличение их диаметра будет двусторонним. При ультразвуковой ангиографии на границе паренхимы железы и измененного семенного пузырька определялась гиперваскуляризация и деформация сосудистого рисунка (рис. 1 а-г). Трехмерная ангиография позволяет более полно визуализировать сосудистый рисунок железы.
а) В-режим. Изоэхогенный участок опухоли неоднородной структуры (маркеры). Капсула железы над ним выбухает, не прослеживается. Дифференцировка на зоны слева отсутствует, справа хирургическая капсула приподнята, визуализируется фрагментарно.
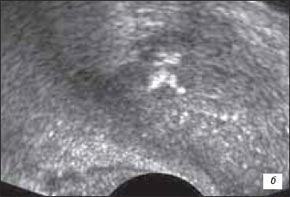
г) В-режим. Капсула железы над участком в проекции срединной бороздки приподнята, нечетко дифференцируется от стенки прямой кишки. В данной проекцииона несколько утолщена, эхогенность ее снижена.
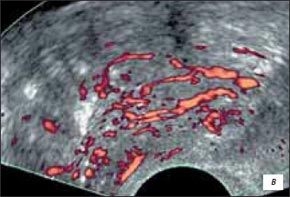
При распространении опухоли на стенку прямой кишки и(или) заднюю стенку мочевого пузыря в В-режиме отмечалась нечеткая дифференцировка (или ее отсутствие) между паренхимой железы и неравномерно утолщенными стенкой прямой кишки и(или) задней стенкой мочевого пузыря, наблюдалась асимметрия формы мочевого пузыря, асимметрия контуров железы в проекции данной зоны, ригидность железы при надавливании датчиком (при распространении опухоли на стенку прямой кишки). При ультразвуковой ангиографии в подкапсульных отделах железы и утолщенных стенке прямой кишки и(или) стенке мочевого пузыря визуализировалась гиперваскуляризация с наличием общих деформированных сосудов (рис. 2 а-в).
а) В-режим. Семенные пузырьки асимметричные.
б) В-режим. Правый семенной пузырек дифференцируется четко от паренхимы железы, не расширен, структура его умеренно неоднородная, контуры его четкие.
в) Режим энергетического допплера. При ультразвуковой ангиографии в базальных отделах предстательной железы и в проксимальном отделе левого семенного пузырька выраженная гиперваскуляризация и деформация сосудистого рисунка.
а) Метастазы в костях таза и правой бедренной кости.