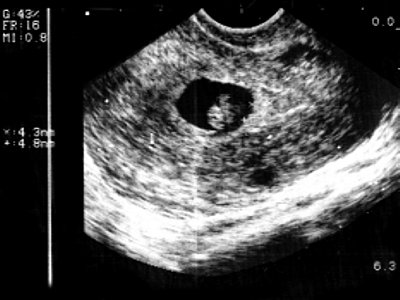
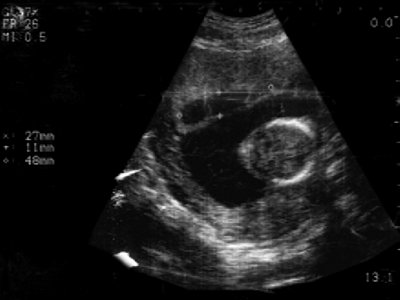
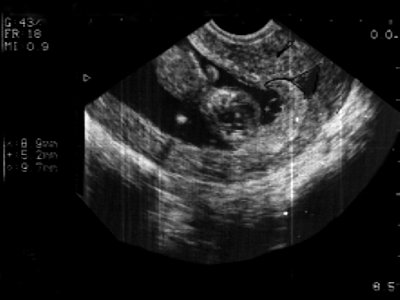
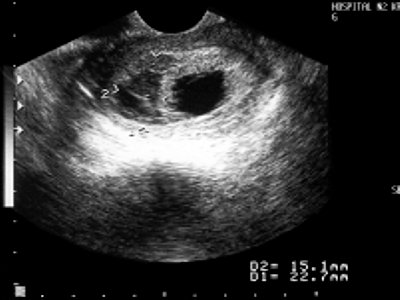
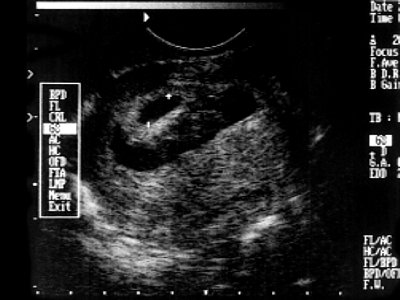
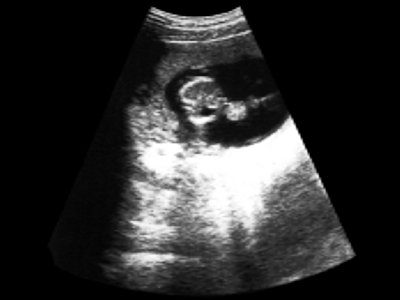
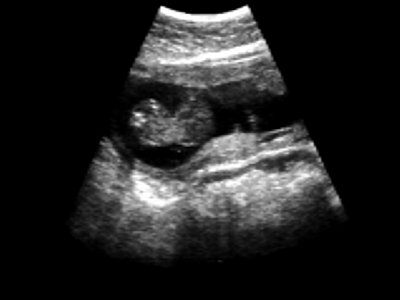
низкое расположение плодного яйца 6 недель
Анэмбриония или почему не видно эмбриона на УЗИ
Первое изображение ребенка на УЗИ – один из самых радостных моментов женщины, желающей стать матерью. Однако, в некоторых случаях будущая мама, уже уверенная в своей беременности после прохождения теста, на плановом обследовании слышит от врача, что на ультразвуковой визуализации эмбриона не видно. Такая аномалия (анэмбриония) является достаточно распространенной в акушерской практике. В чем ее причины, чем она грозит женщине и можно ли ее избежать? Для ответа на этой вопросы нужно понимать механизм развития беременности на ранних стадиях.
Почему на УЗИ не виден эмбрион?
Рассмотреть даже нормально развивающийся плод сразу после зачатия невозможно – он слишком небольшой, чтобы ультразвуковой сканер смог различить его на фоне окружающих тканей и органов. Поэтому стандартно первое УЗИ для подтверждения беременности делается на 6-7 неделе после зачатия. До этого момента о том, что женщина будет матерью, можно судить только по уровню хорионического гонадропина человека, который начинает выделяться хорионом (плодной оболочкой эмбриона) на 6-7 день после зачатия. В норме при успешном развитии беременности концентрация ХГЧ в организме растет вместе с развитием плода.
Чтобы понять механизм анэмбрионии, необходимо разобраться со строением самого эмбриона и его ранним развитием. Оно происходит в несколько этапов:
Именно на стадии бластулы образуется будущее тело эмбриона и окружающие его защитные оболочки. Когда зародыш покидает фаллопиеву трубу и опускается в маточную полость, выделяемые наружными клетками ферменты частично растворяют эндометрий, и происходит его имплантация. Далее эмбрион и околоплодные оболочки развиваются параллельно, постепенно образуя сформировавшийся плод и плаценту.
При анэмбрионии этот процесс нарушается – внешняя оболочка (плодное яйцо) продолжает расти, выделяя ХГЧ, в то время как эмбрион либо не формируется вообще, либо его развитие прекращается на ранней стадии. Из-за этого некоторое время анализы дают ложный результат, показывая нормальную беременность. Лишь через некоторое время хорион прекращает выделять ХГЧ, уровень которого постепенно начинает снижаться.
Причины остановки роста эмбриона, приводящие к пустому плодному яйцу, изучены не полностью. Сегодня к ним относят:
Анэмбриония может вызываться как одним из этих факторов, так и их комплексным воздействием. Предугадать развитие этой патологии невозможно – она наблюдается даже у абсолютно здоровых женщин, уже имевших опыт успешной беременности.
Данную аномалию следует отделять от замершей беременности. При анэмбрионии зародыш не формируется вообще, а во втором случае его развитие прекращается на ранней стадии. При этом по внешним проявлениям и на УЗИ эти патологии могут выглядеть одинаково.
Симптомы анэмбрионии
Сама остановка роста эмбриона не имеет своих специфических признаков. На ранних стадиях такой аномальной беременности состояние женщины соответствует медицинской норме. Более того, растущий уровень ХГЧ в анализах крови показывает, что зачатие прошло успешно и эмбрион нормально развивается. Первым симптомом нарушения является как раз остановка этого роста и снижение концентрации хорионического гонадотропина в организме. На организме самой матери патологический процесс отражается в тот момент, когда начинается разложение эмбриона. Распад его тканей сопровождается характерными признаками септического отравления:
Иногда разложение эмбриона проходит бессимптомно или с признаками легкого недомогания. При этом пустые околоплодные оболочки сами отторгаются от эндометрия и выходят естественным путем. Однако, в большинстве случаев оно остается в материнском организме и вызывает тяжелые последствия, угрожающие здоровью и даже жизни женщины.
Диагностика анэмбрионии
Основным способом выявления этой патологии является ультразвуковое обследование. Именно с его помощью можно установить присутствие зародыша в плодном яйце и его нормальное развитие. При нормальной беременности эмбрион не видно в среднем до 6-7 недели после зачатия, поэтому на этом этапе косвенными признаками патологии могут служить падение уровня ХГЧ в крови или дефицит прогестерона.
Для постановки диагноза анэмбрионии необходимо выполнение следующих условий:
Также имеются дополнительные признаки анэмбрионии, в частности деформация плодного яйца, аномально низкий прирост его размеров, слабо выраженная децидуализация эндометрия в точке имплантации, нерегистрируемое сердцебиение на 6-7 неделе беременности. В пользу такого диагноза могут свидетельствовать и признаки отторжения плода – изменения тонуса матки, появление участков отслоения хориона с образованием субхориальных гематом.
В зависимости от выявленной при ультразвуковом обследовании клинической картины патологии выделяют 3 ее разновидности:
Отдельно стоит выделить резорбцию зародышей при многоплодной беременности. Чаще всего такое состояние возникает после экстракорпорального оплодотворения, когда для повышения шансов на успешное зачатие пациентке подсаживается сразу несколько эмбрионов. Обычно из них приживается только один, но в редких случаях успешно имплантируется 2 и более зародышей. При этом часть из них замирает в своем развитии, после чего рассасываются или удаляются из организма естественным путем.
На УЗИ плохо видно эмбрион: стоит ли волноваться?
Само по себе отсутствие эмбриона на визуализации УЗИ еще не означает анэмбрионии, даже если исследование было проведено на 6 неделе или позже. Аппаратура может не зафиксировать зародыш по следующим причинам:
Если при диагностировании беременности УЗИ «не видит» эмбрион, врачи комбинируют его с другими методами обследований – в частности:
Помимо этих способов также применяются гинекологический осмотр, анализы крови на прогестерон или ХГЧ. В целом, на 6-8 неделе беременности врачи уже с уверенностью могут констатировать нормальное или аномальное развитие эмбриона.
В яйце не видно эмбриона: что делать?
Точно диагностированная анэмбриония является показанием к искусственному прерыванию беременности. Иногда плодное яйцо может выйти из организма женщины самостоятельно, однако такое происходит не всегда. Разлагаясь, оно может нанести серьезный ущерб организму пациентки. Поэтому медики рекомендуют не дожидаться, когда проблема разрешится сама.
В настоящее время используется три способа искусственного прерывания беременности при анэмбрионии:
Если на 6 неделе беременности не виден эмбрион, это не означает приговор женщине как матери. По статистике, каждое 8 зачатие заканчивается анэмбрионией, поэтому данная патология является распространенной в гораздо большей степени, чем бесплодие. При правильно и своевременно проведенной диагностике и искусственному прерыванию аномальной беременности репродуктивная функция восстанавливается уже к следующему менструальному циклу, хотя врачи рекомендуют все же сделать перерыв между попытками. Повторно данная аномалия встречается редко, и женщина имеет все шансы стать счастливой матерью в будущем.
Эхографические маркеры невынашивания беременности в первом триместре
УЗИ аппарат HS40
Лидер продаж в высоком классе. Монитор 21,5″ высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
Введение
Несмотря на определенные успехи, достигнутые в диагностике, терапии, профилактике данного осложнения, частота преждевременных родов в последние пять лет выросла на 9% [1]. Перинатальная смертность при преждевременных родах в 25 раз выше, чем при своевременных, мертворождаемость при них достигает 50%, случаи ранней неонатальной смертности 70% [1, 2].
Частота самопроизвольных выкидышей в I триместре остается стабильной в течение многих лет и составляет 15-20% всех желанных беременностей. В структуре акушерских осложнений данная патология занимает II место [3]. В связи с этим необходимо создание диагностического алгоритма у пациенток с невынашиванием беременности для своевременной оптимизации тактики их ведения в I триместре. Ультразвуковой метод занимает ведущее место в структуре комплексной диагностики данного осложнения, являясь высокоинформативным, неинвазивным, безопасным диагностическим тестом 6.
Материалы и методы
Основную группу составили 128 женщин с угрожающим и начавшимся самопроизвольным выкидышем на сроке 8-13 недель, находившихся в отделении невынашивания беременности Перинатального центра Краснодара. Исследования проводились до начала комплексной терапии.
В I триместре беременности УЗ-диагностика осуществлялась с применением двух стандартных методик, наиболее информативной из которых была трансвагинальная эхография, а также методики трансабдоминального сканирования с наполненным мочевым пузырем. Все исследования проводились на современных ультразвуковых аппаратах с использованием трансвагинального датчика 6,5 МГц и конвексных датчиков 3,5 и 5 МГц в двухмерном эхорежиме, также применялось допплеровское исследование в импульсном и цветном режимах.
Результаты исследования
Для I триместра беременности использовали следующие основные эхографические критерии угрожающего и начавшегося самопроизвольного выкидыша, которые условно были разделены на три группы:
1. Эхографические признаки патологии экстраэмбриональных структур
Рис. 1. Беременность 8-9 недель. Гипоплазия хориона. Максимальная толщина хориона 5 мм.
Рис. 2. Беременность 12 недель. Фрагментированный хорион.
Рис. 3. Беременность 10 недель. Предлежание хориона.
2. Эхографические признаки патологии эмбриона и плодного яйца
а) С признаками организации.
б) Без признаков организации.
Рис. 5. Беременность 12 недель. Гастрошизис (нарушение дифференцировки основных анатомических структур эмбриона).
Рис. 6. Беременность 13 недель. Омфалоцеле (нарушение дифференцировки основных анатомических структур эмбриона).
3. Эхографические признаки патологии матки и яичников
Допплерометрические критерии при невынашивании беременности рассматривались изолированно:
Обсуждение
Проведенное нами исследование позволило установить, что при наличии у беременных с угрожающим самопроизвольным выкидышем трех и более ультразвуковых «маркеров» невынашивания беременности в I триместре самопроизвольный выкидыш до 12 недель произошел в 15 (11,7%) случаях, поздний самопроизвольный выкидыш с 13 по 22 неделю в 7 (5,5%) случаях и преждевременные роды у 8 (6,25%) женщин.
Следует отметить, что при наличии одного или двух эхографических маркеров далеко не во всех случаях имели место выраженные клинические симптомы угрожающего самопроизвольного выкидыша. Так, из 100 (78,1%) беременных с УЗ-признаками гипертонуса миометрия и 74 (57,8%) с отсутствием кисты желтого тела только у 30 (23,4%) беременных имел место факт достоверных клинических признаков. В то же время все беременные, у которых были выявлены эхографические маркеры патологии экстраэмбриональных структур, маркеры патологии эмбриона и плодного яйца относились к группе высокого риска развития самопроизвольного выкидыша и преждевременных родов.
| Критерий | Чувствительность, % | Специфичность, % |
|---|---|---|
| Гипоплазия амниона | 100 | 96 |
| Гипоплазия хориона | 100 | 82 |
| Отсутствие в яичниках желтого тела | 54,3 | 77 |
| Нарушение дифференцировки основных структур эмбриона | 100 | 90 |
| Гипертонус миометрия | 46,7 | 69 |
| Сочетание 5 признаков | 100 | 100 |
Таким образом, в диагностике невынашивания беременности методом трансвагинальной эхографии наиболее значимыми для прогнозирования исхода данной беременности являются эхографические маркеры патологии эмбриона и экстраэмбриональных структур, а наличие ультразвуковых признаков патологии матки и яичников не всегда приводит к неблагоприятному исходу беременности.
Литература
УЗИ аппарат HS40
Лидер продаж в высоком классе. Монитор 21,5″ высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
Сохранить любой ценой: причины прерывания беременности
По данным Википедии, самопроизвольным абортом заканчиваются 15-20 % клинически установленных случаев беременности. Эти цифры являются нижней оценочной границей, так как во многих случаях выкидыш происходит на ранних стадиях — до того, как женщина поймет, что она забеременела. Ведь часто клинические признаки выкидыша ошибочно принимают за обильные месячные или за их задержку.
Каковы причины прерывания беременности на разных сроках? Как подготовиться к беременности после неудачного опыта, завершившегося выкидышем? На эти вопросы ответил врач акушер-гинеколог высшей категории МЦ «Bullfinch» АЛЕКСАНДР ГИЛЬ.
— Александр Вадимович, большинство выкидышей случается в начале беременности, и многие женщины недоумевают: отчего это могло произойти?
— Главная причина выкидышей на сроке до 6 недель — это естественный отбор. Идет закладка беременности с врожденными пороками эмбриона, который уже не жизнеспособен — таким образом, осуществляется естественный отбор, в который мы не можем вмешаться.
Вы никогда не узнаете точную причину выкидыша на этом сроке, даже если после абразии (выскабливания слизистой оболочки матки), содержимое отправят на исследование. Как правило, приходит ответ: «беременность на малом сроке» и больше ничего.
Есть еще одна причина прерывания беременности, особенно если она не первая, — резус-конфликт (когда у женщины кровь резус-отрицательная, а мужчины — резус-положительная). Но в нашей стране применяется эффективная профилактика резус-конфликта, так что неприятностей можно избежать на этапе планирования беременности.
В структуре раннего прерывания беременности никто не исключает инфекции и проблемы, связанные с гормонами. На сроке 6-8 недель перспективные беременности часто прерываются в связи с нехваткой гормонов. При нормальной беременности у женщины в одном из яичников есть так называемое желтое тело, которое вырабатывает эндогенный прогестерон.
К сожалению, функционирование желтого тела заканчивается примерно к 7 неделям беременности, и если изначально не хватало эндогенного прогестерона, беременность перестает развиваться: происходит отслойка плодного яйца и наступает так называемая замершая беременность.
В некоторых случаях при отслойке плодного яйца, беременность можно сохранить, главное: обратиться вовремя к специалисту. Если по результатам УЗИ-исследования врач видит, что эмбрион ещё живой, беременным женщинам назначают экзогенный прогестерон в таблетках или в свечах. Также существует этот гормон в виде инъекций, — используется, чтобы быстрее насытить организм и предотвратить выкидыш.
— Согласитесь, когда женщина забеременела, она не может подозревать, что у неё в организме не хватает прогестерона. Что должно её насторожить? Какие признаки на это указывают?
— Любые выделения от скудных тёмно-коричневых до более обильных кровянистых — плохой признак. Стоит, не медля, обратиться к гинекологу.
При появлении мажущих кровянистых выделений показано ультразвуковое исследование, анализ крови на прогестерон.
Хочу сказать, что нехватка прогестерона может быть причиной выкидыша до 15 недель. В 15-16 недель окончательно формируется плацента, которая будет выделять (продуцировать) этот гормон.
— Александр Вадимович, а какие проблемы могут возникнуть с плацентой во время беременности?
— На ранних сроках хорион (несформировавшаяся плацента) может перекрывать внутренний зев, может быть краевое его расположение — это большой риск прерывания беременности. В таком случае женщину кладут в больницу и наблюдают до 16 недель — к этому сроку хорион, как правило, поднимается. Но остается процент беременных, у которых плацента перекрывает зев матки — это называется «центральное расположение плаценты». Для сохранения беременности такие женщины, как правило, все время должны находиться в клинике и под наблюдением.
— Какова тактика лечения инфекций, появившихся на фоне беременности?
— Инфекции могут появиться даже у тех женщин, которые до беременности тщательно обследовались. Нередко такая проблема возникает из-за кровянистых выделений — это благоприятная среда для развития инфекций.
Эктопия (эрозия) шейки матки — это тоже инфекция, которая является явной угрозой для беременности. Поэтому так важно перед зачатием пройти кольпоскопию и пролечиться от эктопии, если её обнаружат.
Инфекция восходящим путём может проникать внутриутробно и негативным образом отражаться на здоровье плода. Есть такое осложнение, как внутриутробная пневмония плода, которая лечится очень плохо и занимает большой процент в структуре младенческой смертности.
И мы лечим инфекции по возможности любым способом, который прописан в протоколе. Есть такая тактика, которая заключается в приёме антибиотиков. Бояться их не нужно, так как врач назначит только разрешенные для беременных лекарства. Иногда приходится использовать те препараты, польза от которых больше, чем риск появления побочных реакций.
— Какие угрозы могут повлиять на беременность в середине срока?
— Среди многих причин, которые приводят к самопроизвольным выкидышам — истмико-цервикальная недостаточность. Это состояние, при котором перешеек и шейка матки не справляются с возрастающей нагрузкой (растущий плод, околоплодные воды), начинают раскрываться — и ребенок рождается преждевременно.
Есть показания для профилактики этого состояния — наложение кругового подслизистого шва на шейку матки. Самый лучший срок — 16-17 недель. Можно сделать данную процедуру и после 20 недель, но эффект будет меньше.
В середине беременности у женщины может произойти отслойка плаценты. В части случаев беременность можно сохранить при помощи препаратов, влияющих на свёртываемость крови. Но нередко врачи вынуждены прибегать к операции малое кесарево сечение. Как правило, роды до 22 недель заканчиваются гибелью плода, и здесь уже идет речь о спасении жизни матери.
Я призываю женщин в положении воздержаться от перелётов на самолете. В моей врачебной практике было несколько случаев, когда отслойка плаценты у пациенток случилась во время полета. Кто вам окажет квалифицированную помощь в таком случае? Советую не рисковать.
В Беларуси, как и в других европейских странах, роды начинаются со срока 22 недель, но они считаются преждевременными. Врачи делают всё возможное, чтобы любыми способами сохранить перспективную беременность. Главное, всегда быть под наблюдением у специалиста и соблюдать все его рекомендации.
— Александр Вадимович, самовольное прерывание желаемой беременности — всегда большая психологическая травма для женщины. Пережить такое повторно никому не хочется. Каковы особенности подготовки к следующей беременности после выкидыша?
— Прежде, чем задумываться о повторной беременности, женщинам, которые испытывают душевные муки, целесообразно пройти курс психотерапии. Это очень важно, потому как проблемы психического характера могут быть очень серьезными, особенно у женщин после неудачного экстракорпорального оплодотворения (ЭКО).
Главное правило: не беременеть после выкидыша 6 месяцев. Предохраняться в это время лучше всего оральными контрацептивами, которые назначит врач. Это нужно для того, чтобы восстановить нормальную детородную функцию.
Набор обследований для женщин, у которых был выкидыш, назначается индивидуально. Но общие рекомендации такие:
1. Диагностика инфекций, передающихся половым путем: микоплазмоз, уреаплазмоз, хламидиоз, вирус простого герпеса, папилломавирус человека (ВПЧ).
Также нужно обследоваться на те инфекции, которые были возможной причиной выкидыша при предыдущей беременности.
2. Анализ на половые гормоны — если назначит врач.
3. Гормоны щитовидной железы (ТТГ, Т4 свободный, АТПО), УЗИ щитовидной железы, консультация эндокринолога.
4. По необходимости, консультация терапевта и других специалистов, анализ крови на сахар, на сифилис, ВИЧ.
5. УЗИ брюшной полости и почек. При беременности многие хронические заболевания обостряются, в т.ч. и заболевания почек. Нужно пролечиться до зачатия.
6. Кольпоскопия (осмотр шейки матки под микроскопом).
7. Анализ спермограммы партнера.
Обследование у врача-генетика показано, если при планировании беременности женщине 36 лет, а мужчине 45 лет и выше. Также данного доктора нужно посетить паре, у которой были подряд две неразвивающиеся беременности на раннем сроке.
— Когда женщина забеременела после выкидыша, должна ли она более тщательно наблюдаться у врача?
— Конечно, ведь эта женщина уже входит в группу риска по какой-то определенной группе (невынашивание, инфицирование, преждевременная отслойка и т.д.).
Врачи рекомендуют в такой ситуации женщинам вести более размеренный и спокойный образ жизни, т.е. беречься. Важно оградить беременную от переживаний, не давать ей впечатляться «страшилками» по поводу беременности. Надо четко настроиться, что в этот раз всё будет хорошо.
Еще один совет из практики. Многие женщины, едва забеременев, спешат подтвердить это на УЗИ. Конечно, нет прямых доказательств того, что подобное исследование приносит вред плоду, однако нет и обратных доказательств, что оно абсолютно безвредно. Раз вы так желаете эту беременность, рисковать не стоит и грамотный доктор обязательно предостережет женщину от того, чтобы делать УЗИ на раннем сроке без особых к тому показаний.
Определить беременность и её перспективность можно при помощи анализа крови на ХГЧ (хорионический гонадотропин человека), а проще — гормон беременности. Это абсолютно безвредно для беременности. Целесообразно сдать кровь в начале задержки, через неделю — ещё раз. Если прибавка по ХГЧ нормальная, значит, беременность перспективная, не внематочная — и показаний к УЗИ нет.
Первый раз на УЗИ-диагностику женщина должна прийти на сроке беременности — 11-12 недель.
Интервью давал врач акушер-гинеколог высшей гкатегории/врач УЗИ МЦ «Bullfinch» Гиль Александр Вадимович
Низкое расположение плодного яйца 6 недель
а) Дифференциальная диагностика:
1. Распространенные диагнозы:
• Неразвивающаяся беременность в I триместре
• Внутриматочная структура, напоминающая плодное яйцо, связанная с ВМБ (имитирует МБ)
• Остатки ткани плаценты и/или плода в матке после родов, прерывания беременности или выкидыша
• Аномалии расположения плодного яйца
2. Менее распространенные диагнозы:
• Аномалии желточного мешка
• Хориальное выпячивание
• Трофобластическая болезнь:
о ППЗ
о Частичный пузырный занос (триплоидия)
о Инвазивный пузырный занос
о Хориокарцинома
3. Редкие, но важные диагнозы:
• Аномалии эмбриона или плода
б) Необходима яинформация:
1. Ключевые критерии для дифференциальной диагностики:
• Необходимо хорошо знать признаки ранних сроков беременности:
о Внутриматочная структура, напоминающая плодное яйцо:
— Классические признаки: признак плодного яйца в децидуальной оболочке и признак двойного децидуального кольца:
Признак плодного яйца в децидуальной оболочке: кистозная структура в эндометрии, расположенная эксцентрически по отношению к полости матки
Признак двойного децидуального кольца: скопление жидкости округлой формы, окруженное двумя гиперэхогенными кольцами
— Выявление округлого скопления жидкости в полости матки с большой статистической вероятностью свидетельствует о МБ
— При наличии у скопления жидкости заостренных краев вероятность жизнеспособной МБ меньше
о Признак двойного пузыря:
— Желточный мешок и амнион с обеих сторон эмбрионального диска
— Виден в течение короткого периода времени при беременности ранних сроков
• Основные этапы нормально развивающейся МБ:
о Эмбрион должен быть виден при ТВУЗИ при СДПЯ >25 мм
о У эмбриона длиной >7 мм должно определяться сердцебиение
2. Основные критерии для распространенных диагнозов:
3. Основные критерии для менее распространенных диагнозов:
• Аномалии желточного мешка:
о Сдавленный
о Обызвествленный (кальцинированный)
о Большой (>6 мм в диаметре)
• Хориальное выпячивание:
о Очаговое выпячивание поверхности хориона:
— Полагают, что оно представляет собой артериальное кровотечение, произошедшее на ранних сроках гестации
о Строгая взаимосвязь с частичным пузырным заносом
о Впервые описано в популяции пациенток с ЭКО, но также обнаруживается при зачатии естественным путем
о В раннем исследовании серии случаев частота выкидышей составляла 50%, но, по данным современных исследований, прогноз более оптимистичный, особенно при наличии живого эмбриона
• ППЗ:
о Симптомы: рвота, гипертензия, фактический размер эмбриона превышает размер, рассчитанный по ПДПМ, кровотечение из половых путей:
— Классическая картина «гроздей винограда» или «снежной бури» более типична для II триместра
— Полость матки расширена объемным образованием с множественными кистами
о В I триместре можно увидеть только неспецифически измененную ткань трофобласта
о Может сочетаться с текалютеиновыми кистами в яичниках
• Инвазивный пузырный занос:
о Сложное сосудистое объемное образование без видимого эмбриона
о Исчезновение границы между эндометрием и миометрием из-за инвазии в миометрий
• Хориокарцинома:
о Проявления при лучевой диагностике очень разнообразны:
— Инфильтрирующее гетерогенное объемное образование
— Небольшое или даже неопределяемое объемное образование с отдаленными метастазами
— Возможно сочетание с текалютеиновыми кистами яичников
4. Основные критерии для редких диагнозов:
• Аномалии эмбриона/плода:
о Определение аномалий плода в I триместре возможно:
— Увеличена толщина воротникового пространства
— Кистозная гигрома
— ЦНС: голопрозэнцефалия, гидроанэнцефалия, акрания/ экзэнцефалия
— Дефекты брюшной стенки: гастрошизис, омфалоцеле
— Отклонение оси сердца
— Дефекты развития конечностей
— Мегацистис
5. Другая необходимая информация:
• Важно отличать аномалии плодного яйца от патологического образования, прилежащего к нормальному плодному яйцу:
о РХГ:
— Форма полумесяца
— Имеет среднюю эхогенность при сравнении с хорионом и миометрием
— Может проявляться кровотечением из половых путей
о Ранняя гибель одного эмбриона из двойни:
— СДПЯ меньше, чем у нормального плодного яйца
— Плодное яйцо может быть неправильной формы
о Миома матки:
— Гиперэхогенное округлое объемное образование различных размеров, прилежащее к плодному яйцу
— Миома с дегенерацией может выглядеть как аномалия плодного яйца, однако она локализуется в миометрии
о Локальный гипертонус миометрия:
— Изменит форму или исчезнет в течение исследования
о Киста при аденомиозе:
— Диффузный аденомиоз может реагировать на гормоны беременности
— Выступающий кистозно-измененный участок локализуется в миометрии, а не в трофобласте
Видео УЗИ скрининг плода в 12 недель (первом триместре)
Редактор: Искандер Милевски. Дата обновления публикации: 15.9.2021