легкая еда для больного человека
Диета при заболеваниях желудочно-кишечного тракта
При наличии заболеваний органов ЖКТ одним из методов терапии становится специальная диета
Диета при заболеваниях ЖКТ * является важным дополнением к лечению. Соблюдение определенных ограничений в питании позволяет значительно улучшить самочувствие, ускорить выздоровление и предупредить новые рецидивы болезни.
«Полезные и вредные продукты» при заболеваниях ЖКТ
Болезни желудочно-кишечного тракта сопровождаются воспалением и повреждением слизистой оболочки, нарушением функции органов пищеварения, пациентам строго противопоказана пища, которая раздражает слизистую пищеварительного тракта, усиливает перистальтику кишечника и вызывает чрезмерную выработку желудочного сока. Жареные блюда стимулируют желчеобразование, выделяют канцерогены, поддерживают воспалительную реакцию на стенках пищеварительного тракта.
Рекомендуется полностью отказаться от следующих продуктов:
Правильную диету при заболевании желудочно-кишечного тракта может назначить только врач, исходя из индивидуальных особенностей вашего организма.
Скорее всего он порекомендует готовить пищу на пару, отваривать или запекать.
Основу лечебной диеты при нарушении ЖКТ * составляют:
Людям с хроническими нарушениями в работе пищеварительной системы запрещено употреблять:
Полезны молочные продукты, богатые бифидобактериами, в частности:
В зависимости от диагностированного заболевания пищевые ограничения могут отличаться. Диета во многом играет первоочередную роль, но не всегда может являться единственным методом помощи организму. В некоторых случаях может потребоваться курсовой или пожизненный прием лекарственных препаратов. Поскольку желудочно-кишечный тракт представляет собой скоординированную систему разных органов, нарушение в одном из них может провоцировать нарушение в другом. Так, например, сбой в работе желчевыводящей системы может сказываться на качестве пищеварения. Происходит это потому, что желчь запускает каскад реакций, необходимых для выработки пищеварительных ферментов. Эти ферменты выделяются поджелудочной железой и попадают в кишечник, чтобы помогать переваривать пищу. Если желчь поступает с перебоями, то может возникнуть и нехватка ферментов. В результате организм может недополучать из пищи необходимые вещества и испытывать тяжесть после еды, вздутие, метеоризм, иногда и диарею.
Еще одним ярким примером является панкреатит – заболевание самой поджелудочной железы. В этом случае орган начинает вырабатывать меньше ферментов, чем необходимо, что также сказывается на качестве пищеварения.
Подробнее об отличиях Креон ® от других препаратов можно узнать здесь.
читайте также
Креон ® или проверенная таблетка?
Креон ® 10000
Креон ® или другие капсулы?
Преимущества Креон ®
ВАМ МОЖЕТ БЫТЬ ИНТЕРЕСНО
Как ферменты улучшают пищеварение
Когда желудку и кишечнику не хватает ферментов
Возможные нарушения пищеварения при отравлении
Информация, представленная на сайте, предназначена для просмотра только совершеннолетними лицами.
Информация, представленная на сайте, предназначена для просмотра только совершеннолетними лицами.
© 2021 ООО «Эбботт Лэбораториз», 125171 г. Москва, Ленинградское шоссе, дом 16А, строение 1, бизнес-центр «Метрополис», 6 этаж
Материал разработан при поддержке компании ООО «Эбботт Лэбораториз» в целях повышения осведомлённости пациентов о состоянии здоровья. Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к лечащему врачу.
Правильное питание для лежачего больного
Лежачий человек требует круглосуточного специального ухода и постоянного контроля за течением всех физиологических процессов. Крайне важно обеспечить правильное питание, которое бы соответствовало потребностям организма больного.
Основные принципы
Человеку без медицинского образования бывает сложно самостоятельно разработать рацион для лежачего больного, поэтому с этим вопросом вы можете обратиться в патронажную службу.
Если вы решили действовать самостоятельно, вам помогут следующие профессиональные советы:
Примерное меню
В основе рациона должны преобладать следующие продукты и блюда:
При любых сомнениях лучше консультироваться с лечащим врачом пациента.
Важность соблюдения гигиенических мероприятий
Даже если вы кормите человека с ложечки, обязательно помойте ему руки и тщательно их вытрите. Крайне важно с психологической точки зрения постараться дать больному совершить часть операций самостоятельно. Возможно, пациент может сам держать хлеб, яблоко, огурец, салфетку или прочее. Кормить с ложечки стоит в самом крайнем случае.
После еды важно обтереть человеку лицо, руки, убрать постель и прочее.
Кормление лежачего – процесс, которому нужно обучаться. Если у вас нет опыта, пригласите специалиста патронажной службы «Надежная опора». Наши сиделки обучены бережному уходу за пациентами с ограниченной подвижностью, кроме того, способны самостоятельно приготовить пищу согласно диетическому меню.
Продукты, полезные для желудка
Продукты, которые мы потребляем, напрямую связаны со здоровьем. Если мы правильно питаемся и в организм поступает достаточное количество белков, жиров и углеводов и при этом продукты качественные и правильно приготовленные, то риск заболевания желудка существенно снижается. Но, к сожалению, современный ритм жизни предполагает много перекусов и еду на ходу. Поэтому так много людей, страдающих болезнями желудочно-кишечного тракта (жкт).
Роль питания в лечении заболеваний желудочно-кишечного тракта
Правильное питание лежит в основе лечения заболеваний желудочно-кишечного тракта. Всевозможные современные лекарства, конечно помогают, но их действие сведётся на нет, если не поменять неправильный образ жизни и продолжать употреблять вредные продукты.
Диета может иметь следующие клинические эффекты:
Какие продукты стоит употреблять
Одни из самых полезных продуктов для желудка – это те, которые содержат клетчатку. Например, овощи, фрукты, отруби, злаки. Такие продукты перевариваются долго и при этом благотворно сказываются на пищеварительной системе, активизируют моторику желудка.
Самый богатый фрукт по содержанию клетчатки является банан. В других фруктах и овощах основная масса этого полезного компонента содержится в кожуре. Поэтому их лучше есть свежими или в виде овощных салатов, заправленных растительным маслом. Хорошо в такое блюдо добавлять зелень. Только если у вас нет противопоказаний, болей в желудке, язвы, гастрита.
Хлеб лучше есть цельнозерновой, в нем много клетчатки.
Особенно полезны молочные продукты, такие как кефир, ряженка, творог, сыр, сметана. Они нормализуют кислотность и содержат кaльций, витaмины A, B1, B2, B12.
Для людей, страдающих гастритом и язвами показана диета содержащая каши, такие как манная, геркулесовая, рисовая, гречневая, их лучше есть в протертом виде или хорошо разваренном, дабы не тревожить слизистую грубыми частичками. Такие каши богаты калием и магнием. При этом они благотворно сказываются на слизистой пищеварительных органов, способствуют заживлению раздраженной поверхности.
Тяжелые продукты для желудка
Ниже приведён список продуктов не являющихся полезными для желудка. Они способны раздражать стенки и приводить к болезненным состояниям пищеварительных органов и образованию язв, вздутию, болям, затрудненному пищеварению, изжоге. К таким продуктам относятся:
Легкие продукты для желудка
Продукты полезные для желудка необходимо употреблять пациентам с заболеваниями желудочно-кишечного тракта в стадии обострения и в период ремиссии.
Сладкоежкам разрешено кушать несдобное печенье, бездрожжевые булочки, пирожки. Выпечка обязательно должна быть не свежая, а вчерашняя или подсушенная. В небольших количествах можно кушать пастилу и зефир.
Из мяса лучше выбирать нежирные сорта, такие как курятина, индейка, говядина, кролик. То же самое относится и к рыбе. Эти продукты легче всасываются в кишечнике. Мясо можно кушать просто отварное или печеное, либо готовить различные блюда без использования масла, например паровые котлеты, зразы, биточки.
Полезно потреблять молочные продукты, особенно творог. Из него можно готовить сырники и запеканки. Позволяется кушать немного твердого нежирного сыра.
Из напитков полезно пить отвар шиповника, некрепкий чай с молоком, фруктовые и овощные соки.
Овощи и фрукты, пациентам с болезнями желудочно-кишечного тракта, лучше потреблять после термической обработки, варёными, печёными, приготовленными на пару. Ocoбeннo полезны овощи для желудка. Например, cвёкла, цвeтная кaпуcта, тыква, мopкoвь и кapтoфeль.
Продукты, полезные для желудка и стимулирующие желудочно-кишечного тракта
У некоторых пациентов, чаще всего пожилого возраста, ухудшается моторика кишечника и человек начинает страдать постоянными запорами. Но есть продукты, употребление которых приводит к стимуляции моторики желудка и кишечника, что улучшает пищеварение и уменьшает вероятность возникновения запоров. К таким продуктам, полезным для желудка, относятся:
Общие рекомендации
Чтобы пища приносила пользу, соблюдайте несколько правил.
Питание
Питание тяжелобольных пациентов требует особого подхода. Важно иметь представление о подходах к организации питания, приспособленных для приема пищи, о питании через гастростому и возможных осложнениях.
Естественное питание
Организация и гигиена питания
Организация питания больного – важная составляющая общего ухода. Правильный подход к кормлению позволит организму больного человека возможность быстрее восстановиться вернуться к привычному образу жизни. В домашних условиях необходимо создать максимально комфортные условия для человека, который не может самостоятельно ухаживать за собой.
Предметы ухода за лежачими больными должны находиться таким образом, чтобы при необходимости больной сам мог до них дотянуться.
На тумбочке/столике у кровати больного: свежая питьевая вода и стакан (кружка или поильник), таблетница с разложенными лекарствами, колокольчик, которым при необходимости он может подозвать к себе человека, осуществляющего уход.
Чтобы поддерживать необходимое положение больного при кормлении его из ложки, используют различные устройства: воротник, который фиксирует голову; ремни для фиксации пациента в нужном положении; специальные столики и подносы на ножках и т.д
Перед приемом пищи следует закончить все процедуры и физиологические отправления больных, убрать и проветрить помещение, помочь тяжелобольным вымыть руки.
Если больной не может сидеть в кровати ему необходимо придать полусидячее положение, приподняв подголовник или подложив под грудь несколько подушек.
Шею и грудь закрывают салфеткой, клеенкой или фартуком. Для лежачих больных во время кормления используют прикроватные столики, на которые ставят пищу.
Помните: отсутствие крошек на постели – профилактика пролежней!
Можно облегчить процесс кормления при помощи специальной посуды: столовых приборов с утолщенными резиновыми ручками (для выздоравливающих больных, которые начинают питаться самостоятельно); тарелок с резиновыми подставками и присосками (предотвращают соскальзывание); глубоких тарелок с вырезом для подбородка или высокими бортами; поильников-непроливаек и др.
Диета
Питание для лежачих больных подбирается особенно тщательно. Несмотря на отсутствие физических нагрузок, таким людям требуется еда с повышенным содержанием калорий и белка. Это обеспечивает нормальное течение восстановительных процессов.
Основные требования, которым должна соответствовать диета для лежачих больных:
В процессе приготовления пищи важно сохранить максимум полезных веществ и сделать еду легко усваиваемой. Отдается преимущество варке, готовке на пару, запеканию. Овощи и фрукты можно давать в сыром виде, предварительно тщательно вымыв их. Еда для лежачих больных должна быть мягкой, не пересушенной, порезанной на небольшие куски для удобства или измельчена в блендере. Оптимальная форма пищи – пюре. Температура подаваемой еды не должна превышать 45-50 градусов.
Для обеспечения максимально сбалансированного рациона можно прибегнуть к введению в меню для лежачих больных готовых сухих смесей. В этих продуктах содержится оптимальное соотношение белка, витаминов группы В и С, низкая жирность. Все компоненты такого питания легкоусвояемые и натуральные.
Кормить лежачего больного можно и смешанным питанием (к привычному рациону добавлять 1-2 ложки питательной смеси):
Питание больных после инсульта
Рацион лежачего больного составляется с учетом заболеваний, ставших причиной ограниченности в движениях. Больным с поражением мозга (перенесшим инсульт) необходимо питание с повышенным содержанием жирных кислот (насыщенных и ненасыщенных). Именно из этих компонентов состоят жиры, которые играют важнейшую в строении и восстановлении тканей мозга.
В рацион больного после инсульта можно включать:
В первые дни после инсульта у пациентов обычно затруднено глотание, поэтому в этот период прибегают к кормлению через зонд или внутривенному введению нутриентов. Еще одна особенность питания после инсульта: оно должно быть малокалорийным, но при этом содержать много питательных веществ. Чтобы этого достичь, ограничивают употребление углеводов, особенно простых.
Питание для профилактики пролежней
Частота приемов пищи
Как правило, дневной рацион больного делится на 5-6 небольших порций. Кормление по расписанию обеспечивает установку цикла выделения желудочного сока. Уже через несколько дней организм привыкнет получать еду в одно и то же время и у больного проснется аппетит.
Важно знать вместимость (емкость) посуды и столовых приборов, используемых больным, для оценки поступающей пищи и жидкости. Порция может составлять 2-3 ложки, если человек не хочет больше. Давайте не больше 2-х блюд за раз.
Промежутки между приемами пищи должны быть примерно одинаковыми. При составлении графика питания учитывайте режим дня больного и время приема медикаментов. Некоторые препараты нужно принимать строго в определенное время натощак или наоборот только после еды.
Процесс кормления
Всегда комментируйте все свои действия и предупреждайте о них. Даже если вам кажется, что больной вас не слышит и не понимает!
Постарайтесь изолировать больного от запахов приготовляемой пищи, если они вызывают у больного тошноту. Проветривайте комнату после кормления.
Питьевой режим
Если человек отказывается от еды и воды или мало ест и пьет
Выясните причину. Возможно это:
Насильственное кормление портит настроение и отношение с близкими людьми приводит к отекам, тошноте, кашлю, вздутию живота, рвоте, одышке, поперхиванию.
Увлажняйте губы и полость рта. Регулярно обрабатывайте полость рта ватными палочками с глицерином (можно купить в аптеке) или смоченными водой. Давайте человеку маленькие кусочки льда для рассасывания. В воду для льда можно добавлять лимон или шалфей. Можно протирать губы смоченным в воде ватным диском, обрабатывать вазелином или гигиенической помадой.
Гигиена
Помогите больному до и после еды вымыть руки или протереть их влажным полотенцем.
После кормления предложить прополоскать рот, а если человек не в состоянии, очистить рот марлевым тампоном, смоченным кипяченой водой.
По необходимости протирайте губы салфеткой во время кормления.
Используйте для гигиены лица и рук горячие влажные салфетки.
Искусственное питание?
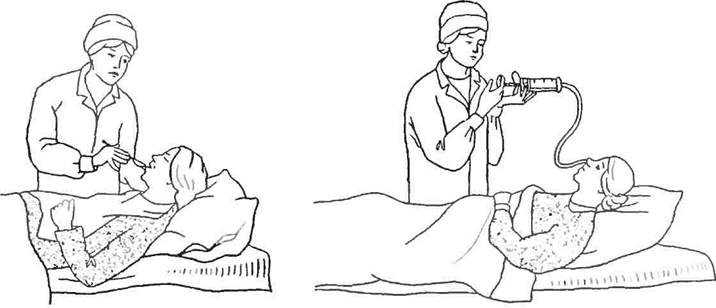
При ряде заболеваний, когда питание больного через рот невозможно, назначают искусственное питание. Искусственное питание – это введение в организм питательных веществ при помощи желудочного зонда, клизмы или парентерально (подкожно, внутривенно). Во всех этих случаях обычное питание либо невозможно, либо нежелательно, т. к. может привести к инфицированию ран или попаданию пищи в дыхательные пути с последующим возникновением воспаления или нагноения в легких.
Введение пищи через желудочный зонд
При искусственном питании через желудочный зонд можно ввести любую пищу в жидком и полужидком виде, предварительно протерев ее через сито. К пище обязательно надо добавлять витамины. Обычно вводят молоко, сливки, сырые яйца, бульон, слизистый или протертый овощной суп, кисель, фруктовые соки, распущенное масло, чай.
Искусственное питание через желудочный зонд проводится следующим образом:
Другим видом искусственного питания является ректальное питание – введение питательных веществ через прямую кишку. С помощью питательных клизм восстанавливают потери организма в жидкости и поваренной соли.
Применение питательных клизм очень ограничено, т. к. в нижнем отделе толстого кишечника всасываются только вода, физиологический раствор, раствор глюкозы и спирт. Частично всасываются белки и аминокислоты.
Объем питательной клизмы не должен превышать 200 мл, температура вводимого вещества – 38–40 °C.
Питательная клизма ставится через 1 ч после очистительной и полного опорожнения кишечника. Для подавления кишечной перистальтики добавляют 5–10 капель настойки опия.
С помощью питательной клизмы вводят физиологический раствор (0,9 %-ный раствор натрия хлорида), раствор глюкозы, мясной бульон, молоко, сливки. Ставить питательную клизму рекомендуют 1–2 раза в день, иначе можно вызвать раздражение прямой кишки.
Введение питания подкожно и внутривенно
В тех случаях, когда с помощью энтерального питания нельзя обеспечить организм больного требуемым количеством питательных веществ, используют парентеральное питание.
Жидкость в количестве 2–4 л в сутки можно вводить капельным способом в виде 5 %-ного раствора глюкозы и раствора поваренной соли, сложных солевых растворов. Глюкозу можно вводить также внутривенно в виде 40 %-ного раствора. Необходимые организму аминокислоты можно ввести в виде белковых гидролизаторов (аминопептида, гидролизии Л-103, аминокровии), плазмы.
Препараты для парентерального питания чаще всего вводят внутривенно. При необходимости частого и длительного их применения производят катетеризацию вен. Реже используют подкожный, внутримышечный, внутриартериальный способы введения.
Правильное применение парентеральных препаратов, строгий учет показаний и противопоказаний, расчет необходимой дозы, соблюдение правил асептики и антисептики позволяют эффективно устранить имеющиеся у больного различные, в т. ч. и очень тяжелые, нарушения обмена веществ, ликвидировать явления интоксикации организма, нормализовать функции его различных органов и систем
10 правил питания в пожилом возрасте
Сбалансированное правильное питание ― одно из обязательных условий долголетия и сохранения работоспособности для людей пожилого возраста. В этот период происходит перестройка всех основных процессов обмена веществ, ухудшается переваривание пищи и усвоение полезных микро- и макроэлементов, увеличивается потребность организма в витаминах и других нутриентах. Правильное меню, учитывающее возрастные изменения, поможет не только избежать проблем с пищеварением, но и сделать организм более устойчивым к повседневным нагрузкам и стрессам. В сети домов престарелых Senior Group работают опытные диетологи, которые не только принимают во внимание перечисленные особенности, но и предлагают пожилым людям блюда, к которым они привыкли, которые они любят и знают. О других принципах и правилах здорового питания в преклонном возрасте расскажем далее.
Особенности пищеварения пожилых людей
Если в начале XX века средняя продолжительность жизни составляла всего 40 лет, то к концу прошлого века эта цифра практически удвоилась и приблизилась к 75 годам. В наши дни, в соответствии с классификацией ВОЗ, биологический возраст человека принято делить на следующие периоды:
Средняя продолжительность жизни увеличивается, особенно это заметно в развитых странах. По мнению многих специалистов, такая ситуация связана с доступностью благ цивилизации. Люди живут в теплых домах, имеют возможность регулярно питаться и получать медицинскую помощь. Вместе с тем старение ― это нормальный процесс, который влечет за собой необратимые изменения в организме, в частности, в пищеварительной системе.
У людей пожилого возраста наблюдаются следующие изменения:
Оптимальная калорийность и режим питания для престарелых людей
С помощью правильного рациона можно скорректировать множество проблем со здоровьем, таких как гастрит, запоры, ожирение, атеросклероз, гипертония. В первую очередь питание в пожилом возрасте должно учитывать суточную потребность в калориях. В населенных пунктах с развитой и слаборазвитой инфраструктурой эти показатели будут отличаться.
Специалисты определили, что в первом случае потребность в калориях у мужчин в возрасте от 60 до 70 лет будет составлять около 2 350 ккал в сутки. Женщинам рекомендуется не превышать отметку в 2 100 ккал. Что касается городов со слаборазвитой инфраструктурой, которая предполагает большую физическую активность, то калорийность может быть увеличена. Допускается 2 500 ккал для мужчин и 2 200 ккал для женщин. Пожилым людям после 70 лет рекомендуется снизить калорийность блюд. Суточная норма калорий для мужчин должна составлять 2 200 ккал, для женщин ― 2 000.
Что касается режима, то пожилым людям в возрасте после 60 лет желательно распределить приемы пищи на 4—5 раз с учетом суточной калорийности. Это позволяет ускорить метаболизм и способствует мягкому снижению веса. Среди других преимуществ можно отметить улучшение пищеварения, отсутствие тяжести в желудке, поддержание нормального уровня сахара в крови.
Как это выглядит на практике? Если речь идет о 5-кратном приеме пищи, то на завтрак допускается съесть около 20% суточной нормы, на второй завтрак — 15%, на обед — 40%, на полдник — 5% и на ужин — 20%. Между полдником и ужином возможны вариации. В целом правильное, рациональное питание пожилых людей должно быть основано на чувстве комфорта за счет удовлетворения потребностей организма в энергии. Иными словами, пища должна быть легкоусвояемой и богатой микро- и макроэлементами, чувство голода исключается. При выполнении этих условий питание становится важным условием поддержания здоровья.
Основные принципы питания пожилых людей
1. Энергетическая сбалансированность. Людям пожилого возраста рекомендуется не переедать и отказаться от употребления большого количества жиров и углеводов. Жирные сорта рыбы и мяса, сахар, хлебобулочные изделия, выпечка и даже каши способны внести дисбаланс в обмен веществ и негативно повлиять на здоровье. Любая пища должна быть в меру.
2. Профилактика атеросклероза. Заболевания сосудов считаются одной из основных причин сокращения продолжительности жизни, при этом риск их возникновения можно контролировать с помощью питания. Так, если есть выбор между мясом и рыбой, стоит выбрать второе. Помимо этого, полезно употреблять кисломолочные продукты, фрукты и овощи, которые способствуют снижению уровня холестерина.
3. Разумное разнообразие. Еда для пожилых людей должна быть не только полезной, но и разнообразной. В недельном меню должны присутствовать крупы, макаронные изделия, мясо, рыба, яйца, молочные продукты, овощи и фрукты. При этом разнообразие определяется индивидуальными особенностями здоровья.
4. Витаминно-минеральные добавки. Питание престарелых людей должно быть сбалансированным, богатым жизненно важными микро- и макроэлементами. Организм не всегда может получить необходимые питательные вещества из термически обработанной пищи, поэтому стоит обратить внимание на биодобавки. Помимо этого, в рационе должны присутствовать сезонные овощи, фрукты и зелень.
5. Предпочтение легким продуктам. Пища для людей в возрасте старше 60 лет должна быть легкоусваиваемой. Чем лучше всего кормить пожилого человека? В меню должны преобладать рыба и кисломолочные продукты, а от копченого мяса, сала, грибов и бобовых лучше отказаться, поскольку они долго перевариваются и могут негативно влиять на работу желудочно-кишечного тракта.
6. Пища должна вызывать аппетит. У многих пожилых людей притупляется чувство голода, они начинают есть реже и без удовольствия. Для того чтобы это компенсировать, в блюда можно добавлять немного специй, улучшающих аппетит, а также лук, чеснок и зелень. Кислые фрукты (яблоки, апельсины) также обладают способностью вызывать аппетит, поэтому их можно давать в небольших количествах незадолго до основного приема пищи.
Памятка: 10 правил питания в пожилом возрасте
Снижение употребления соли. Как было сказано выше, у многих пожилых людей ухудшается чувствительность вкусовых рецепторов, из-за чего еда начинает казаться пресной. За этим необходимо следить, поскольку увеличение количества соли может привести к повышению артериального давления и появлению отечности из-за увеличившейся нагрузки на почки. Вместо соли можно использовать пряности и ароматные масла.
Правильные завтраки. Желудочно-кишечный тракт у пожилых людей работает медленнее, уменьшается слюнообразование и выделение желудочного сока, поэтому отмечается ухудшение усвоения некоторых веществ (например, витаминов группы В, фолиевой кислоты). Компенсировать нехватку необходимых нутриентов помогут овощи и злаки (каши и мюсли с добавлением отрубей).
Коррекция приема лекарств. Ослабленные вкусовые рецепторы также могут стать следствием постоянного приема некоторых лекарств, это еще одна причина следить за питанием пожилых людей. Если потеря или усиление вкуса или аппетита связаны с употреблением медикаментов, то этот вопрос необходимо обсудить с лечащим врачом.
Выбор типа еды. Пожилые люди в возрасте 80 лет и старше могут испытывать массу проблем при жевании. Это не только отсутствие зубов, но и сбои дыхания, кашель, трудности с глотанием из-за малого количества слюны. Все это необходимо учитывать при приготовлении еды, которая должна иметь подходящую консистенцию (пюре, мелкая нарезка, смузи и др.).
Водный баланс. У многих пожилых людей притупляется не только аппетит, но и чувство жажды. Обязательных норм по употреблению жидкости в течение суток не существует, все индивидуально, но вместе с тем нельзя допускать, чтобы привычный объем выпиваемой воды (соков, чая) уменьшался. Пожилым людям в перерывах между приемами пищи обязательно нужно предлагать напитки.
Присутствие белка в пище. Несмотря на популяризацию мнения, что долгожители практически не едят мясо, отказываться от этого продукта не следует. Именно животный белок поддерживает нормальное функционирование мышц и костей. Предпочтение лучше отдавать постным сортам мяса: телятине, курице, индейке, кролику. Минимальная норма потребления белка в сутки составляет 60 гр. для мужчин и 45 гр. для женщин.
Употребление кальция. Это вещество играет важнейшую роль в профилактике остеопороза. Частично восполнить дефицит кальция можно с помощью молочных продуктов (творога, простокваши, сыра и др.), однако у некоторых пожилых людей может быть непереносимость лактозы. По этой причине стоит проконсультироваться с врачом, который назначит пищевые добавки с содержанием кальция.
Жирные кислоты (омега-3). Это важнейшее вещество участвует в обмене холестерина в организме человека и способствует уменьшению воспалительных процессов при ревматоидном артрите и других заболеваниях костно-мышечной системы. Жирные кислоты содержатся в морской и речной рыбе, которая должна присутствовать в меню как минимум 2 раза в неделю.
Учет калорийности. По мере взросления потребность организма в калориях снижается, и если этого не учесть и не скорректировать привычное меню, то пожилой человек начнет стремительно набирать лишний вес. Это, в свою очередь, чревато нарушениями работы суставов, повышением нагрузки на сердечно-сосудистую систему. Пожилым людям рекомендуется придерживаться дробного питания, которое исключает переедание.
Правильная атмосфера за столом. Нельзя допускать, чтобы пожилой человек нервничал или переживал во время еды, поскольку это напрямую скажется на качестве усвоения пищи. Для того чтобы снять напряжение, можно завести неспешную беседу, обсудить меню, предложить пересесть, перенести прием пищи на свежий воздух и пр.
Правильно организованное питание в старческом возрасте — это залог продления физической и умственной активности, профилактики многих возрастных заболеваний, улучшения общего самочувствия. Перечисленные в статье нормы и правила — это аксиома для специалистов, работающих в сети пансионатов Senior Group. Мы знаем, как помочь вашим близким долго оставаться активными и жизнерадостными и делимся с вами своими знаниями и опытом.