Что такое шунтирование кровеносных сосудов
Что значит шунтирование
При закупорке участка сосуда хирурги прибегают к такой операции как шунтирование. Операция показана при атеросклерозе, предынфарктных состояниях, ишемической болезни сердца, аневризме. Имея более чем 100-летнюю историю, эта методика лечения до сих пор остается актуальной. Благодаря современным тенденциям развития технологий, она вышла на принципиально новый уровень точности и безопасности.
Что такое шунтирование
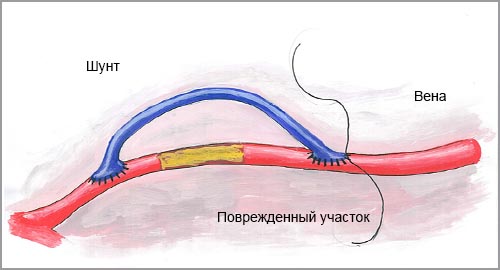
Шунтирование — это методика, позволяющая создать новый путь кровотока в обход пораженного участка вены или артерии.
Для этих целей используют шунты — силиконовые протезы, трансплантаты из вен животных или собственные сосуды пациента. Если кровоток по естественному пути восстановить невозможно, прибегают к протезированию. Показанием к операции служит стеноз или тромбоз различной степени.
Говоря о том, что такое шунтирование сосудов сердца, стоит упомянуть, что оно бывает как плановым, так и экстренным. Аортокоронарное шунтирование необходимо для предотвращения инфаркта и улучшения качества жизни пациента.
Как делается шунтирование
Перед тем, как делают шунтирование сердца, проводят полное обследование пациента. Поскольку кровеносная система тесно связана остальными органами, следует составить полную картину состояния пациента. Кроме лабораторных анализов, необходимо провести ультразвуковое исследование, сделать МРТ и рентгенконтрастную ангиографию.
Как делают шунтирование:
После операции придется придерживаться здорового образа жизни. Возможно назначение диеты, снижение физической активности. Стоит помнить, что шунтирование имеет риск послеоперационных летальных исходов, поэтому контроль за состоянием и поведением пациента предельно важен, как и подготовка самих хирургов, выполняющих операцию и послеоперационное наблюдение.
Мы подходим ко всей процедуре лечения с особым вниманием. В «Чеховском сосудистом центре» перед операционным вмешательством пациент проходит обследование у флеболога. Все операции проводят хирурги и анестезиологи высшей квалификации. Перед тем, как делают шунтирование сосудов, проводят комплексное исследование. Обязательно учитывается, какие препараты пациент принимал до обращения в клинику. Чтобы узнать больше о том, как проводится шунтирование в сосудистом центре, о возможностях лечения по ОМС и других деталях, свяжитесь с нами.
Реабилитационный период и жизнь после операции
Пациентам, ложащимся на операцию, важно не только, как проходит шунтирование, но и каков прогноз после хирургического вмешательства. Восстановительный период занимает от одной до двух недель. Требуются периодические осмотры швов и замены повязок. Врачи назначают антикоагулянты и антибиотики.
Стоит помнить, что срок жизни шунта от 5 до 7 лет. Впоследствии может потребоваться замена. Чтобы это произошло как можно позже, придется соблюдать диету и обязательно отказаться от курения.
Шунтирование при современном развитии медицины — это самый эффективный способ восстановить кровоток на поврежденных участках артерии и вены. Благодаря своевременному медицинскому вмешательству можно не только избавиться от изматывающей боли, но и восстановить здоровье, избежать инвалидности и летального исхода.
ШУНТИРОВАНИЕ КРОВЕНОСНЫХ СОСУДОВ
ШУНТИРОВАНИЕ КРОВЕНОСНЫХ СОСУДОВ — хирургическая операция по созданию с помощью различных сосудистых трансплантатов нового пути кровотока в обход пораженного патологическим процессом сегмента артериального или венозного сосуда при частичном или полном нарушении его проходимости. В отличие от протезирования кровеносных сосудов при их шунтировании патологически измененные участки сосуда не резецируют и анастомозы трансплантата с шунтируемым сосудом накладывают по способу конец в бок. При шунтировании создают новый путь кровотока, который не соответствует анатомическому кровеносному руслу, но вполне полноценен в гемодинамическом и функциональном отношении.
Впервые шунтирование кровеносных сосудов в эксперименте выполнил Егер (E. Jeger) в 1913 году, а в клинике — Кюнлен (J. Kunlin) в 1949 году.
Показаниями к шунтированию кровеносных сосудов являются тромбоз и стеноз артерий и вен различной этиологии, когда обширность поражения, технические трудности или общее состояние больного не позволяют восстановить кровоток по естественному анатомическому пути.
Операции по шунтированию кровеносных сосудов выполняют в плановом и экстренном порядке. Примером экстренной операции может служить аортокоронарное шунтирование (см. Артериализация миокарда) при предынфарктном состоянии с целью предупреждения развития инфаркта миокарда. При инфаркте миокарда эта операция способствует ограничению распространения некроза и ускоряет процесс рубцевания миокарда (см. Инфаркт миокарда, хирургическое лечение). Экстренное шунтирование кровеносных сосудов производят также при нагноении в области ранее имплантированного трансплантата или протеза сосуда, осложненном аррозионным кровотечением, при остром тромбозе и травмах крупных сосудов.
Шунтирование кровеносных сосудов выполняют с помощью аутотрансплантатов, аллотрансплантатов или ксенотрансплантатов (см. Трансплантат). В качестве аутотрансплантата используют вены пациента, чаще большую подкожную вену ноги в виде свободного трансплантата или трансплантата «на ножке». Например, при окклюзии подколенной и бедренной вен накладывают анастомоз между дистальной частью большой подкожной вены ноги и глубокими венами голени. При односторонней окклюзии подвздошных вен можно использовать метод, предложенный в 1960 году Пальмой и Эспероном (E. Palma, В. Esperon), заключающийся в том, что дистальный конец большой подкожной вены здоровой ноги перемещают на противоположную сторону через тоннель в подкожной клетчатке над лонным сочленением и анастомозируют с бедренной веной больной ноги. Перемещение большой подкожной вены «на ножке» иногда применяют и при гипертензионном синдроме верхней полой вены (см. Полые вены), например при ее тромбозе или сдавлении злокачественной опухолью. В этом случае большую подкожную вену ноги после мобилизации ее дистального отдела проводят через тоннель в подкожной клетчатке переднебоковой поверхности брюшной и грудной стенок и соединяют с яремной или подключичной веной.
Для создания шунтов «на ножке» используют также малую подкожную вену ноги, наружную яремную вену, латеральную и медиальную вены плеча, а также внутреннюю грудную артерию при подключичнокоронарном шунтировании. Перечисленные вены применяют и в качестве свободных шунтов-трансплантатов при самых различных окклюзионных поражениях магистральных венозных стволов системы верхней и нижней полых вен, в частности при болезни Педжета — Шреттера (см. Педжета — Шреттера синдром), при односторонних окклюзиях подвздошных вен, окклюзиях бедренной, подколенной вен и глубоких вен голени.
Аутовенозное шунтирование широко применяют при реконструктивных операциях на артериях верхних и нижних конечностей. Эта операция является методом выбора при закупорках сравнительно мелких артерий предплечья и голени. При формировании сосудистых анастомозов в этих случаях желательно использовать микрохирургическую технику (см. Микрохирургия).
При стенозах и окклюзиях чревной, верхней брыжеечной, почечных артерий производят шунтирование кровеносных сосудов непосредственно с брюшным отделом аорты. Для шунтирования артерий небольшого диаметра, кроме аутовен, используют аллотрансплантаты и ксенотрансплантаты, например вену пуповины человека, обработанную глутаровым альдегидом с целью снижения антигенных свойств. Подобная обработка способствует ослаблению нейтрофильной и макрофагальной реакции и улучшает результаты операции. Иногда снаружи пупочную вену укрепляют сетчатым синтетическим каркасом. Шунтирование кровеносных сосудов осуществляют также трансплантатами из бычьих и свиных сосудов (ксенотрансплантаты). Их с целью удаления чужеродных белков предварительно обрабатывают протеолитическими ферментами (фицином, папаином, химотрипсином, террилитином и др.), а затем дубят глутаральдегидом и диальдегидом крахмала.
При шунтировании кровеносных сосудов широко применяют трансплантаты из синтетических материалов (лавсана, дакрона, политетрафторэтилена и др.). Эти трансплантаты применяют для шунтирования при окклюзиях ветвей дуги аорты и подключичных артерий. При окклюзиях подвздошных артерий и брюшного отдела аорты стандартными стали аортоподвздошное и аортобедренное шунтирование кровеносных сосудов. Использование синтетических материалов позволяет создать шунты необходимой длины и конфигурации (см. Атеросклероз, хирургическое лечение окклюзионных поражений).
Различают временное и постоянное шунтирование кровеносных сосудов. Временное шунтирование кровеносных сосудов обычно применяют для создания обходного пути кровотока только на время основного этапа операции, требующего полного перекрытия кровотока в сегменте крупного сосуда. Например, при операциях по поводу аневризм дуги и нисходящей части грудного отдела аорты (см. Аневризма аорты) прибегают к наложению временного шунта (рис. 1). Временное шунтирование может осуществляться не только с помощью сосудистых трансплантатов. Иногда для этого используют специальные канюли или иглы, соединенные между собой полиэтиленовой или силиконовой трубкой. Канюли (иглы) вводят в сосуд прок-симальнее и дистальнее места его реконструкции. При этом кровь из центрального сегмента пережатой артерии по соединительной трубке поступает в его периферический отдел. Преимущество канюльного метода временного шунтирования заключается в его простоте. Небольшие отверстия, остающиеся в стенке сосуда после удаления канюль, ушивают одним-двумя швами. Однако серьезным недостатком указанного метода является то, что сравнительно небольшой калибр канюль и игл не всегда обеспечивает необходимый объем кровотока через их просвет. Временное шунтирование кровеносных сосудов с помощью канюль и силиконовых трубок показано также при острой травме магистральных сосудов для сохранения кровотока в них на время транспортировки раненого в специализированное лечебное учреждение.
Наибольшее распространение в сердечно-сосудистой хирургии получило постоянное шунтирование кровеносных сосудов. В некоторых случаях оно является менее травматичной, а в техническом отношении более простой операцией, чем протезирование сосудов. Принципиальное значение при постоянном шунтировании кровеносных сосудов имеет сохранение коллатерального кровообращения (см. Коллатерали сосудистые). Постоянное шунтирование кровеносных сосудов наиболее часто применяют при облитерациях или стенозах аорты различной природы, например при синдроме Лериша (см. Лериша синдром), а также при облитерирующих заболеваниях магистральных артерий и вен.
Для постоянного шунтирования кровеносных сосудов в зависимости от типа сосуда (артерия или вена), а также его диаметра применяют различные трансплантаты (см.). При шунтировании венозных стволов, как правило, используют аутовены.
Шунтирование кровеносных сосудов одним линейным трансплантатом (рис. 2) называют одиночным, или линейным, шунтированием. Если применяют бифуркационный трансплантат, шунтирование называют бифуркационным (например, бифуркационное аортобедренное шунтирование). Если шунтируются одновременно несколько сосудов, то говорят о двойном, тройном или множественном шунтировании (например, множественное аортокоронарное шунтирование). В последнее время стали использовать так называемое последовательное шунтирование. Выполняют его главным образом при аортокоронарном шунтировании и реконструкциях артерий голени. Принцип этой операции заключается в формировании нескольких последовательных анастомозов одного трансплантата с двумя или тремя близлежащими артериями или проходимыми сегментами одной артерии.
При шунтировании кровеносных сосудов необходимо учитывать некоторые технические особенности. Канал, в котором проводят трансплантат, должен быть достаточно широким, чтобы предупредить сдавление шунта окружающими тканями. При использовании длинного шунта во время его проведения необходимо избегать перекручивания последнего по продольной оси. Избыточная длина шунта может привести к его перегибу и последующему тромбозу (см.). Шунт должен находиться в слегка натянутом состоянии. Диаметр трансплантата должен быть больше диаметра шунтируемых сосудов в 1,5—2 раза. Соединение трансплантата с сосудами должно осуществляться под максимально острым углом, желательно не более 15°. В этом случае гемодинамическая характеристика соустья почти аналогична таковой при соединении сосудов конец в конец. Желательно, чтобы длина анастомоза (конец в бок) в 1,5—2 раза превышала диаметр шунта. Это особенно важно, когда шунт и шунтируемые сосуды имеют примерно одинаковый калибр. Для наложения анастомозов выбирают обычно неизмененные участки стенок сосудов. Если стенка аорты или артерии уплотнена, необходимо перед наложением анастомоза экономно иссечь участок стенки сосуда, чтобы в нем образовалось овальное отверстие. При шунтировании вен этот прием следует выполнять по возможности всегда.
Сшивание трансплантата с шунтируемым сосудом обычно производят обвивным атравматическим швом между двумя швами-держалками, предварительно наложенными на верхний и нижний углы анастомоза. Перед включением шунта в кровоток удаляют образовавшиеся в нем пристеночные тромбы и воздух.
При шунтировании кровеносных сосудов большое значение имеют морфологические особенности системы вновь сформированного сосудистого анастомоза, связанные с многими причинами, в том числе и с применяемыми трансплантатами. Сосудистый трансплантат (шунт) нередко вызывает асептическое воспаление в окружающих тканях. Вокруг него образуется грануляционная ткань (см.), которая в течение 2—3 недель превращается в наружную фиброзную (соединительнотканную) капсулу. В дальнейшем наружная капсула меняется мало, наблюдается лишь ее истончение, а иногда гиалиноз (см.) и петрификация (см. Петрификат).
При использовании для шунтирования кровеносных сосудов аутовен в их стенке уже в первые дни отмечаются частичная десквамация эндотелия, рексис ядер гладких мышечных клеток, отек и умеренная нейтрофильная инфильтрация, что связано с нарушением кровообращения и метаболизма венозной стенки. Затем происходит пролиферация эндотелия, гладких мышечных клеток и фибробластов с синтезом коллагена и гликозаминогликанов, что обусловливает репарацию сосудистой стенки. В поздние сроки после шунтирования кровеносных сосудов происходит утолщение стенки вены за счет фиброза и гиперэластоза всех ее слоев, особенно адвентиции. У больных пожилого возраста через несколько лет после шунтирования могут развиться периваскулярный фиброз, утолщение внутренней оболочки сосуда и атеросклероз (см.). В результате наступает сужение или облитерация просвета периферических аутовенозных шунтов.
Морфологические изменения трансплантата вены из пуповины человека менее выражены. Внутренняя оболочка трансплантированной вены покрывается тонкой пленкой фибрина (см.), в области анастомоза образуется прослойка из клеток эндотелия, нейтрофилов и макрофагов, что создает благоприятные условия для функционирования трансплантата. В результате тканевой несовместимости (см. Несовместимость иммунологическая) эндотелий, гладкие мышцы и частично эластические волокна разрушаются макрофагальным, лимфоплазмоклеточным и нейтрофильным инфильтратом. Дистрофические изменения ведут к изъязвлению, поздним тромбозам, кальцинозу (см.), уменьшению прочности, образованию аневризм (см. Аневризма) и разрывам стенки трансплантата.
При использовании консервированных ксенотрансплантатов (бычьих, свиных сосудов и др.) морфологические изменения не существенны, а нейтрофильная и лимфоплазмоклеточная реакции на пересадку таких сосудов минимальны.
Морфологические изменения в синтетических трансплантатах особенно выражены на внутренней поверхности, которая покрывается фибринной выстилкой с формированием так называемые неоинтимы. Источником ее образования являются фибробласты и капилляры, прорастающие через поры синтетического каркаса, а также клетки сосудистой стенки, мигрирующие через анастомозы (обычно на расстояние, не превышающее 2—3 см). Нельзя исключить и участия в этом процессе предшественников фибробластов, находящихся в кровотоке. У человека полной эндотелизации нового сосудистого русла часто не происходит.
Функционирование шунтов зависит от диаметра шунтируемых сосудов, характера используемого пластического материала и др. Чем больше диаметр шунтируемого сосуда и короче трансплантат, тем лучше отдаленный результат операции. Отдаленные результаты шунтирования артериальных сосудов зависят от многих факторов, в частности имеет значение этиология поражения аорты и артерий (атеросклероз, аортит, артериит). Наиболее неблагоприятные результаты наблюдаются после операции при неспецифическом аортите (см.) и артериите (см.). Основной причиной неблагоприятных отдаленных результатов при шунтировании артериальных стволов является прогрессирование основного заболевания. Поэтому после различных видов шунтирования необходимо постоянное диспансерное наблюдение за больными и лечение основного заболевания.
Отдаленные результаты шунтирования магистральных вен значительно хуже, чем при шунтировании магистральных артериальных стволов. Однако в последнее время появились сообщения о многолетнем функционировании аутовенозных шунтов, созданных по поводу окклюзии вен самой различной локализации. Это связано с развитием терапии, улучшающей реологические свойства крови, и внедрением микрохирургической техники.
Библиогр.: Веденский А. Н. Пластические и реконструктивные операции на магистральных венах, Д., 1979; Князев М. Д., Белорусов О. С. и Савченко А. Н. Хирургия аортоподвздошных окклюзий, Минск, 1980; Лебедев Л. В., Плоткин Л. Л. и Смирнов А. Д. Протезы кровеносных сосудов, Л., 1975, библиогр.; Петровский Б. В., Беличенко И. А. и Крылов B.C. Хирургия ветвей дуги, М., 1970; Сычеников И. А. Шов и пластика артерий, М., 1980; E sato К., Shintani К. a. Yasutake S. Modification and morphology of human umbilical cord vein as canine arterial bypass grafts, Ann. Surg., v. 191, p. 443, 1980; Leu H. J. u. Brunner U. Zur Pathogenese der degenerati ven Veranderungen an autologen des Venetransplantaten, Dtsch. med. Wschr., S. 2433, 1973; Palma E. a. Esperon R. Vein transplants and grafts in the surgical treatment of the postphlebitic syndrome, J. cardiovasc. Surg., v*. 1, p. 94, 1960; Szilagyi D. E. a. o. The laws of fluid flow and arterial grafting, Surgery, v. 47, p. 55, 1960; We so low A. The healing of arterial prosthesis, Thorac. cardiovasc. Surg., v. 30, p. 196, 1982.
О. С. Белорусов; А. Б. Шехтер (пат. ан.).
Шунтирование сосудов нижних конечностей
Ч тобы восстановить нормальный кровоток хирург-флеболог провод и т операцию по шунтированию сосудов. Шунт (часть сосуда) вводится в обход поврежденного участ ка вены, позволяет нормализовать кровоток в ткани и вернуть им необходимое питание.
С пособ введения шунта зависит от области повреждения сосуда. Области повреждения вен:
Ш унты бывают двух видов:
Когда применяют шунтирование сосудов
Операция « Ш унтировани е сосудов нижних конечностей» применяется строго по следующим показаниям:
Не проводят шунтирование сосудов нижних конечностей, когда:
Подготовка к операции по шунтированию вен нижних конечностей
Перед оперативным вмешательством пациенту следует пройти ряд подготовительных мер:
Как проводится операция по шунтированию сосудов нижних конечностей
Хирург-флеболог проводит разрез тканей кожи в двух местах: выше и ниже пораженного участка, не затрагивая вену. Врач оценивает состояние пораженного участка и накладывает зажимы по обе стороны вены для предотвращения кровотечения. Затем хирург-флеболог делает надрез вены с одной стороны и закрепляет на ней шунт. Далее шунт проводится между мышцами и сухожилиями к месту второго надреза и закрепляется. Снимаются зажимы и оценивается состояние кровотока. Если артерия начала пульсировать, значит операция прошла успешно. Конечный этап: ушивание глубоких тканей кожи и накладывание повязки.
В зависимости от индивидуальных показаний здоровья пациента операция проводится под местным и ли общим наркозом. Проводится операция от одного до трех часов в зависимости от размеров поражённой области и расположения сосуда.
Внедрённая искусственная вена сохраняет свою работоспособность на протяжении 10 лет, при условии точного соблюдения рекомендаций врача.
Реабилитация и восстановление после шунтирования сосудов на ногах
До и после операции на сосуды пациент получает от флеболога индивидуальные рекомендации по уходу за прооперированном участком. В первый день сразу после операции пациенту необходимо:
Ч ерез 2 дня после операции на сосуды пациенту рекомендуется:
Где проводится шунтирование сосудов
Шунтирование сосудов является эффективным способом восстановления кровотока после запущенных форм варикоза. Если у вас уже диагностирована тяжелая форма варикоза или вы хотите пройти диагностику вен, то запишитесь на приём в Флебологический центр Им. Пирогова. Наши врачи помогут вам восстановить кровообращение в венах ног.
Мы находимся по адресу: г. Москва, Гагаринский переулок, д. 37/8 (метро «Смоленская» Арбатско-Покровской линии, метро «Кропоткинская»).
Мы открыты для Вас с понедельника по пятницу с 8:00 до 21:00, в субботу и воскресенье с 9:00 до 18:00. Звоните +7 (499) 464-03-03.
Аортокоронарное шунтирование. Виды шунтирования. Где сделать шунтирование сосудов?
1. Аортокоронарное шунтирование
Операция шунтирования сосудов сердца может быть проведена для лечения сердечно-сосудистых заболеваний в тех случаях, когда коронарные артерии заблокированы. Операция шунтирования дает возможность обеспечить нормальное кровоснабжение сердца.
Во время шунтирования коронарных артерий, или аортокоронарного шунтирования (АКШ) кровеносный сосуд удаляется или пересаживается с другого участка тела в область сужения сосудов, восстанавливая хороший кровоток. Сосуды для пересадки могут быть взяты из груди, ног или рук (подробнее мы расскажем об этом дальше). Это не опасно, потому что в эти органы кровь поступает по многим другим сосудам. Оперирующий хирург решит, из какой области лучше взять сосуд для трансплантации, в зависимости от размера, расположения и степени блокировки коронарных артерий пациента.
На самом деле, аортокоронарное шунтирование – не такая редкая операция. И она действительно дает хорошие результаты.
2. Какие артерии используются для шунтирования сосудов сердца?
Есть несколько типов артерий, используемых для шунтирования сердца:
Сама операция коронарного шунтирования может быть выполнена методом традиционной хирургии или малоинвазивно. Исходя из состояния здоровья каждого пациента врач определит, возможно ли малоинвазивное шунтирование сосудов в данном случае.
3. Как делается традиционная операция шунтирования сосудов?
Во время операции шунтирования сердца хирург делает разрез по центру грудины, чтобы получить прямой доступ к сердцу пациента. Разумеется, операция проводится под общим наркозом. Во время нее пациент подключается к аппарату, искусственно поддерживающему кровообращение по всему телу. Сердце останавливается, и затем хирург выполняет процедуру трансплантации сосуда. Как правило, остановка сердца длится примерно 30-90 минут в течение всех 4-5 часов операции. После шунтирования разрез в грудной клетке закрывается.
Существует технология проведения операции шунтирования на бьющемся сердце. Т.е. его остановка вообще не требуется, а аппараты искусственного сердца и вентиляции легких не используются. Эта процедура сложнее и требует высокотехнологичного оснащения операционной, но и она с успехом проводится в наших клиниках. Современная медицина позволяет прооперировать все коронарные артерии этим методом. Такая технология может быть эффективна для пациентов, которые могут иметь повышенный риск осложнений из-за применения аппаратов искусственного поддержания работы сердца и легких. Например, тех, кто имеет серьезную кальцификацию (отложение бляшек) аорты, стеноз сонной артерии, инсульт, транзиторные ишемические атаки, проблемы с легкими и почками.
4. Что такое малоинвазивное шунтирование сердца?
Во время малоинвазивной операции шунтирования сосудов хирург выполняет операцию через небольшой разрез в груди. Этот вариант шунтирования, к примеру, подходят для пациентов, которым нужна трансплантация левой внутренней грудной артерии к левой передней нисходящей артерии. В некоторых случаях операцию шунтирования на закрытой грудной клетке проводят с использованием роботизированной техники. В этом случае хирургам достаточно сделать совсем маленький разрез.
Преимущества малоинвазивного шунтирования очевидны – делается небольшой разрез, а значит, останется и маленький шрам на грудной клетке. Сокращается и период послеоперационного пребывания в больнице. Обычно требуется 3 дня вместо 5-6 дней после традиционного шунтирования. Восстановление происходит быстрее и легче. Кроме того, при малоинвазивном шунтировании обычно бывает меньшее кровотечение, ниже риск инфицирования, пациент испытывает меньшие болевые ощущения.